Нам поступает большое число вопросов на эту тему в комментариях ко всем нашим видео, которые посвящены анатомии и физиологии, хирургии тазового дна. Когда обращаешься с этой проблематикой в Youtube, социальные сети или делаешь запрос в поисковых системах попадаешь на такое количество разнообразных ресурсов, которые несут в себе такое обилие порой бредовой информации, что это создаёт в цветущих умах аудитории различные ассоциации, тягу к экспериментам, надежды и последующие разочарования. Поэтому мы решили предоставить здесь информацию из области доказательной медицины, области клинической практики, то есть той реальности, с которой вам придется так или иначе столкнуться.
Анатомия тазового дна
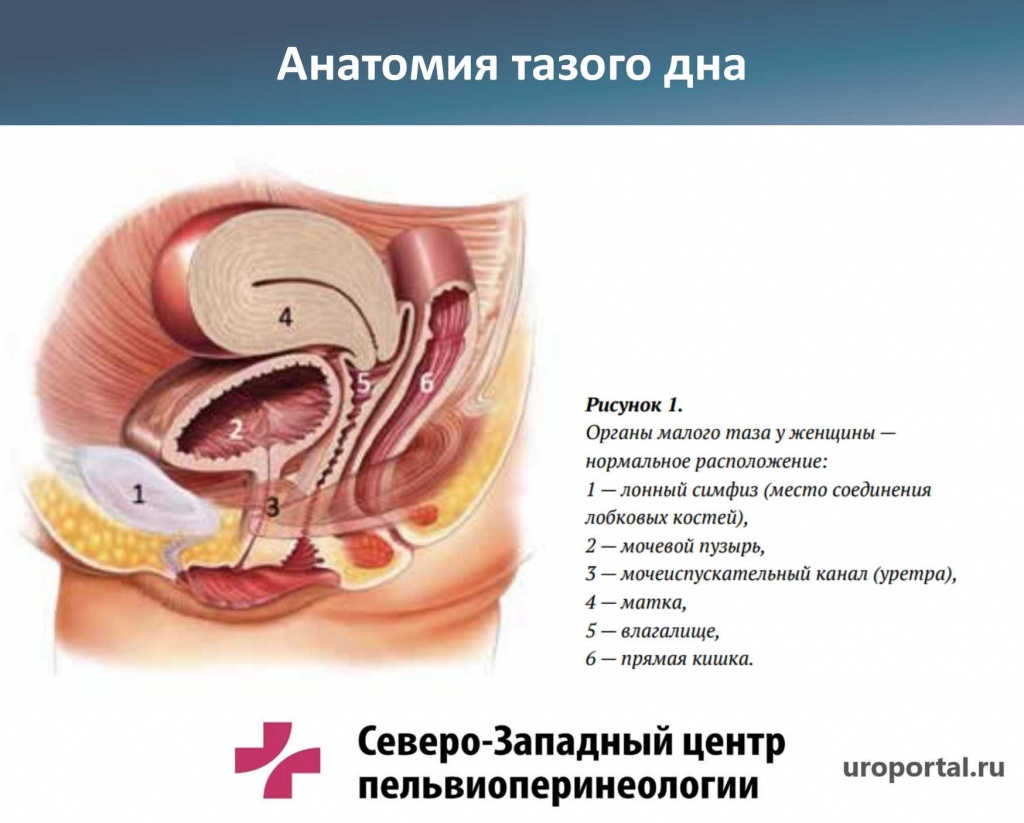
Стандартная схема тазового дна женщины в профиле.
Существует, как минимум, две группы мышц тазового дна. Именно на этом уровне понимания присутствует большинство заблуждений. У этих двух групп или двух этажей, совершенно разные функции.
1 этаж – это, так называемая, леваторная мускулатура.
Верхний этаж это тот этаж, который ближе к органам брюшной полости. Это мышцы, которые формируют диафрагму таза. Они напоминают веерообразную структуру, которая закрывает весь выход из малого таза. Сзади она подобна ладоням, которые закрывают выход из малого таза, стабилизируя анатомическое положение всех тазовых органов.
|
|
Задать вопрос |
Основная функция этой структуры — противодействие внутрибрюшному давлению, которое распространяется со стороны брюшной полости.
В musculus levator ani (мышца, поднимающая задний проход или «леватор»), которая закрывает выход из малого таза выделяется три группы мышц:
- musculus puborectalis (лонно-прямокишечная), которая выполняет строго специфическую функцию — подтягивает прямую кишку к лону вверх и формируют колено прямой кишки. Проще говоря, функционал этой мышцы является одним из компонентов удержания содержимого прямой кишки.
- musculus pubococcygeus (лонно-копчиковая мышца) и iliococcygeus (подвздошно-копчиковая) формируют те самые «ладони», о которых упомянуто выше.
Как эта мускулатура проявляет себя в реальной, обычной жизни женщины? Функционал, который связан с удержанием органов малого таза задействуется только тогда, когда у женщины в животе повышается внутрибрюшное давление, например при кашле, чихании, прыжках или осуществлении какого-либо физического действия. Эти мышцы снимают нагрузку со связочного аппарата тазового дна. Если бы этих мышц не было или их функционал был снижен, вследствие повреждения, например, в процессе родов или неадекватной физической нагрузки, то все давление распространялось бы на связочный аппарат тазового дна. Это одна из причин развития выраженного опущения (выпадения) тазовых органов (опущения матки, цистоцеле и др.). Тренировки мышц тазового дна в этой стуации практически бесполезны.
Нижний этаж – это урогенитальная диафрагма – мышцы, которые сжимают влагалище, уменьшают его объем и одновременно обеспечивают удержание содержимого мочевого пузыря. Из ни в коем случае нельзя путать с леваторами. Это совершенно другая анатомическая структура.
Если посмотреть на рисунок 3, 1 — лонный симфиз, 2 — лонные кости, 3 — влагалище, 4 — мочеиспускательный канал, 5 — урогенитальный треугольник (уретро-вагинальный сфинктер, который подобно манжетке охватывает влагалище и мочеиспускательный канал, глубокая поперечная мышца промежности и подковообразная часть урогенитальной диафрагмы). Именно эти мышцы, которые формируют урогенитальную диафрагму, и обеспечивают функцию, удержания мочи и сжатия влагалища.
Когда идет речь о тренировке мышц тазового дна, необходимо очень четко понимать, какие мышцы конкретно тренирует женщина!
Помимо леваторной мускулатуры и мышц урогенитальной диафрагмы, в «зоне интереса» существуют еще мышцы передней брюшной стенки и ягодичные. Когда женщина, прочитав в интернете про то, что тренировки мышц тазового дна – это, когда нужно «втягивать всё в себя», женщина сокращает всё подряд: и мышцы брюшного пресса, и ягодичные мышцы, и леваторную мускулатору… К сожалению, те мышцы, которые должны сокращаться в этой ситуации, остаются не задействованными.
Для того, чтобы правильно организовать процесс тренировки нужно, как минимум, базово разбираться в анатомии и физиологии тазового дна.
Арнольд Кегель

Он предложил перинеометр — устройство, измеряющее давление внутри влагалища. Это своего рода груша (как в ручном тонометре), которая соединена с аппаратом по измерению давления.
По большому счету, это технология биологической обратной связи (БОС). Женщина, сокращая правильные мышцы (урогенитальную диафрагму), видит изменение показателей давления внутри влагалища.
Подобный подход позволяет увидеть базовые (начальные) параметры сокращения и следить за прогрессом в процессе тренировки.
Упражнения по укреплению мышц тазового дна

В публикации Арнольда Кегеля от 1948 года сказано, что только 75% женщин после 20-минутной консультации специалиста в состоянии делать то, что нужно. Остальные даже после инструктажа не могут корректно выполнять упражнения. Без инструктажа этот показатель – менее 10-20%.
Для того, чтобы в бытовых условиях попробовать начать корректную тренировку мышц урогенитальной диафрагмы, можно использовать простой метод. Попытайтесь остановить акт мочеиспускания — то есть во время мочеиспускания сократите некие мышцы, которые остановят этот процесс. Поняв, что это за структуры, сокращайте их во время тренировки.
ВАЖНО! Тренироваться во время мочеиспускания нельзя! Это категорически неправильно!
Упражнения можете повторять трижды в день по 10-15 раз, сокращая мышцы на две-три секунды и расслабляя их также на две-три секунды. Занятия на протяжении месяца должны дать Вам ощутимые результаты при условии правильной методологии.
Большая часть пациенток получает помощь бесплатно (без скрытых доплат за «сеточки» и пр.) в рамках обязательного медицинского страхования (по полису ОМС).
Заявка на лечение по ОМС
|
Большая часть пациенток получает помощь бесплатно (без скрытых доплат за «сеточки» и пр.) в рамках обязательного медицинского страхования (по полису ОМС). |
Заявка на лечение по ОМС |
Упражнения по укреплению мышц тазового дна с биологической обратной связью (БОС)
Второй вариант тренировок – использование аппаратуры с биологической обратной связью. На сегодняшний день, в частности в нашем центре, где работают эксперты в области нейроурологии используются профессиональная аппаратура для биологической обратной связи (БОС).
При выполнении БОС- терапии женщине устанавливается специальный датчик внутрь влагалища, который одновременно показывает сокращение мышц и может стимулировать правильные мышцы, чтобы подсказать женщине, как это делать. Также устанавливается датчик на мышцы брюшного пресса, чтобы женщине показывать прямо на экране визуально, что она сокращает не то, что нужно, а дальше включается специальная компьютерная программа с анимацией. Буквально 5-7 таких тренировок, как правило, позволяет женщине очень хорошо ощутить свои мышцы и начать дальше уже самостоятельно тренироваться.
Кому тренировка мышц тазового дна может реально помочь?
- Женщины с лёгкими формами недержания мочи при напряжении, характеризующимися потерей нескольких капель при кашле, чихании, прыжках, беге (не более одной прокладки в день). Если недержание мочи имеет более выраженные проявления, то вероятность, что эти упражнения значимо помогут, практически сводится к нулю.
- Пациентки с гиперактивностью мочевого пузыря (ГАМП) и даже с, так называемым, ургентым недержанием мочи (потеря во время позыва). ГАМП — ситуация, когда женщина часто ходит в туалет, у неё есть неудержимые позывы, что может даже сопровождаться потерей мочи на пути к туалету (не обязательно). Механизм действия тренировки мышц тазового дна в этом случае основан на «сомато-висцеральной интеграции». Смысл ее в том, что функционирование мочевого пузыря изменяется в ответ на стимуляцию рефлексогенных зон, расположенных в мышцах урогенитальной диафрагмы.
- Женщины, которые проходят реабилитацию после родов и хотят быстрее восстановиться, снова почувствовать свои мышцы, решить проблему недержания мочи (в легкой форме).
Важно! Приступать к занятиям можно через четыре-пять месяцев после родов! Должны пройти процессы первичного заживления и прекратиться все выделения.
4. Женщины с небольшими, ранними формами опущения тазовых органов. Это самые начальные проявления опущения матки, мочевого пузыря и в меньшей степени прямой кишки.
Кому тренировка мышц тазового дна скорее всего не поможет?
Как было сказано ранее, – это пациентки со средними и тяжелыми формами недержания мочи при напряжении и женщины с выраженным пролапсом тазовых органов. Для того, чтобы понимать, помогут Вам тренировки по укреплению мышц тазового дна или нет — проконсультируйтесь у компетентного специалиста, работающего в клинике, где представлены все технологии диагностики и лечения патологий данной сферы.
Дата публикации 31 августа 2021Обновлено 13 апреля 2023
Определение болезни. Причины заболевания
Недержание мочи (Urinary Incontinence) — это непроизвольное выделение мочи. Неконтролируемые позывы к мочеиспусканию и подтекание мочи могут привести к депрессии и самоизоляции от общества, а недостаточная информированность пациенток о проблеме становится причиной несвоевременного лечения и затяжного течения заболевания.
Распространённость
Недержание мочи остаётся одной из актуальных и сложных проблем. Данные о распространённости заболевания противоречивы, так как большинство пациенток с недержанием мочи не обращаются к врачу.
Среднестатистически, симптомы недержания мочи испытывают 38,6 % женщин старше 30 лет. В развитых странах 30 % женщин обращаются по этому поводу за помощью к специалисту, в России — около 10 % [31]. Остальные случаи выявляются случайно, когда пациентки приходят к акушеру-гинекологу или урологу по поводу других проблем.
Причины недержания мочи
Недержание может появиться по разным причинам. Выделяют следующие:
1. Нейрогенная причина. Связана с поражением нервов и мышц тазового дна. Включает:
- Заболевания нервной системы: грыжи межпозвоночных дисков, повреждения спинного или головного мозга, рассеянный склероз, инсульт, опухоль головного мозга и др. Эти болезни могут нарушить передачу нервных сигналов, которые регулируют работу мочевого пузыря [36].
- Незрелость мочевыводящей системы — недоразвитость нервных окончаний в мочевом пузыре.
2. Снижение уровня половых гормонов: прогестерона, андрогенов и эстрогенов. Половые гормоны регулируют большинство функций организма, в том числе и мочевых и половых органов. Например, эстроген помогает поддерживать здоровье слизистой оболочки мочевого пузыря и уретры (мочеиспускательного канала). Из-за недостатка эстрогенов во время климакса слизистые истончаются, что может вызвать местное раздражение и уменьшить сопротивление уретры.
3. Повышенная подвижность уретры и/или мочевого пузыря. В норме уретра малоподвижна за счёт мышц тазового дна и связки между уретрой и лобковой костью. Уретра и мочевой пузырь могут сместиться после удаления матки, из-за повышения внутрибрюшного давления во время многоплодной беременности или беременности и родов крупным плодом, а также при несоответствии размера головки плода и таза роженицы.
4. Опухоли или сужение мочеиспускательного канала (стриктура уретры).
5. Слабость мышц тазового дна, которые поддерживают органы малого таза (мочевой пузырь, матку и прямую кишку) и участвуют в регуляции внутрибрюшного давления [36].
Факторы риска недержания мочи
Выделяют разные классификации факторов риска недержания мочи. Среди основных — наследственность, социальный фактор и образ жизни. Также факторы риска часто разделяют на три группы: предрасполагающие, провоцирующие и способствующие.
1. Предрасполагающие факторы — связаны с состоянием самого организма. К ним относятся:
- Этническая принадлежность. У женщин европейской расы мышцы тазового дна и сфинктера (мышечного клапана) уретры развиты хуже [8].
- Генетический фактор. Если у мамы или сестёр есть симптомы недержания мочи, то вероятность заболевания возрастает [8].
- Анатомические нарушения. Например, опущение или выпадение тазовых органов нарушает работу мышц, которые поддерживают уретру. Из-за этого шейка мочевого пузыря становится слишком подвижной.
- Избыточный вес (ожирение).
- Менопауза.
- Неврологические заболевания.
- Расстройства кишечника.
- Инфекции нижних мочевыводящих органов: хронический цистит или уретрит и др. Эти болезни раздражают мочевой пузырь, вызывая сильные позывы к мочеиспусканию, а иногда и недержание мочи.
- Эндокринные заболевания. Например, сахарный диабет приводит к развитию полинейропатий (системной патологии нервов) и сосудистых изменений в мочеполовой системе и вызывает расстройства мочеиспускания в 28 % случаев [8].
- Лёгочные заболевания, например хронический бронхит.
- Психические заболевания, например делирий, депрессия или психоз. При этих состояниях человек не понимает, что мочевой пузырь наполнен и нужно помочиться.
- Приём некоторых медикаментов (α-адреноблокаторов и α-адреномиметиков).
2. Провоцирующие факторы — характерны именно для этого заболевания. К ним относят:
- Роды: трое и более родов, роды крупным плодом, травмы в родах (например, разрыв мышц влагалища), наложение акушерских щипцов или вакуум-экстракция плода.
- Хирургические вмешательства на органах таза, например удаление матки.
- Повреждения тазовых нервов и/или мышц тазового дна, пузырно-влагалищные свищи.
- Лучевое (радиационное) воздействие, например при лечении рака органов малого таза [1][2][8][9][13][20].
3. Способствующие факторы — связаны с окружающей средой и внешними условиями (питанием, условиями проживания, труда и др.). Эти факторы могут способствовать развитию заболевания, если они нарушены, либо препятствовать возникновению болезни, если соответствуют нормам. К таким факторам относятся:
- Особенности труда. Недержание мочи чаще возникает у женщин, занятых физическим трудом.
- Раздражающая диета, например алкоголь, кофеин, газированные напитки.
- Вредные привычки, например курение. Никотин раздражает мышцу мочевого пузыря (детрузор) и вызывает её частое сокращение.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы недержания мочи у женщин
Выделяют три группы симптомов недержания мочи у женщин:
1 группа — симптомы накопления:
- непреодолимый позыв к мочеиспусканию;
- учащённое дневное мочеиспускание (более 8 раз за день);
- ночное мочеиспускание (более 1 раза за ночь);
- преобладание ночного мочеиспускания над дневным;
- любое непроизвольное подтекание мочи.
2 группа — симптомы опорожнения:
- необходимость мышечного усилия для начала мочеиспускания;
- прерывистая струя;
- ощущение слабого потока мочи;
- подтекание мочи в конце мочеиспускания.
3 группа — симптомы после опорожнения:
- ощущение неполного опустошения мочевого пузыря [37].
Симптомы усиливаются при стрессовых ситуациях (крике, плаче, кашле, смехе, физической нагрузке), после употребления газированных напитков, алкоголя и кофеина [36].
Патогенез недержания мочи у женщин
Мочеиспускание регулируется двумя сфинктерами и детрузором. Сфинктеры — это круговые мышцы, которые удерживают мочу в мочевом пузыре. Один находится в районе соединения с мочевым пузырем, другой — в уретре. Детрузор — это мышечный слой стенки мочевого пузыря.
Когда мочевой пузырь наполняется, детрузор расслаблен, а уретра и её сфинктер напряжёны, при этом давление в уретре выше, чем в мочевом пузыре. При полном мочевом пузыре нервные волокна посылают сигнал в спинной, а затем в головной мозг, и человек ощущает позыв к мочеиспусканию. При отсрочке мочеиспускания детрузор расслабляется, а внутренний сфинктер сильнее сжимается, чтобы удержать мочу в мочевом пузыре. Когда человек решает помочиться, сфинктеры расслабляются, а детрузор сокращается, т. е. давление в мочевом становится выше, чем в уретре, за счёт этого мочевой пузырь опорожняется.
Стрессовое недержание мочи часто возникает из-за слабости мышц тазового дна. На них ложится основная нагрузка по удержанию органов малого таза. Если тонус мышц снижается, увеличивается подвижность уретры и/или мочевого пузыря, сфинктеры становятся слабыми. Во время кашля, смеха, чихания или натуживания повышается давление в мочевом пузыре, сфинктеры не могут надёжно удержать мочу и она начинает подтекать [1][2][6][8][9][10][13].
При ургентном недержании резко повышен тонус детрузора, он сокращается и изгоняет мочу при неполном мочевом пузыре. Это может происходить при заболеваниях головного или спинного мозга, эндокринных нарушениях, воспалительных процессах или повреждениях стенки мочевого пузыря.
Классификация и стадии развития недержания мочи у женщин
Существует множество классификаций недержания мочи, однако наиболее полная и распространённая была предложена в 2003 году Международным обществом по проблемам недержания мочи (ICS, International Continence Society). Согласно этой классификации, выделяют следующие виды недержания мочи [38]:
- Стрессовое недержание мочи — непроизвольное выделение мочи при повышении внутрибрюшного давления во время кашля, чихания, физических нагрузок и т. д.
- Ургентное недержание мочи, в том числе гиперактивный мочевой пузырь с недержанием — непроизвольное выделение мочи при внезапном остром позыве к мочеиспусканию.
- Смешанное недержание мочи — сопровождается проявлением и стрессового, и ургентного недержания.
Эти типы недержания мочи встречаются чаще всего, но есть и более редкие виды недержания:
- Энурез — ночное недержание мочи. Первичный энурез развивается с рождения, вторичный возникает после 5 лет, когда рефлекс удержания мочи уже сформирован. Наиболее частые причины энуреза у женщин: инсульты, травмы позвоночника, эпилепсия, хроническое воспаление мочевого пузыря в менопаузе (при дефиците эстрогенов) [8].
- Ситуационное недержание — непроизвольное выделение мочи при различных обстоятельствах, например при половом акте, оргазме, смехе и т. д.
- Недержание мочи при переполнении мочевого пузыря (парадоксальная ишурия) — сочетание недержания мочи с хронической задержкой мочи.
В России в клинической практике используется классификация Дмитрия Васильевича Кана (1978 г.), которая определяет степени тяжести недержания мочи при напряжении [39]:
- Лёгкая степень — непроизвольное выделение мочи отмечается только во время резкого и внезапного повышения внутрибрюшного давления: сильного кашля, быстрой ходьбы, поднятия тяжестей и др. При этом выделяется всего несколько капель.
- Средняя тяжесть — клинические признаки появляются во время спокойной ходьбы, при лёгкой физической нагрузке и т. д.
- Тяжёлая степень — пациенты полностью или почти полностью теряют мочу даже при изменении положения тела [39][40].
Кроме того, выделяют ложное и истинное недержание мочи:
- Ложное недержание мочи — непроизвольное вытекание мочи при врождённых или приобретённых дефектах мочеполовых органов:
- к врождённым дефектам относят полное заращение уретры, отсутствие передней стенки мочевого пузыря, аномальное расположение устья мочеточника с выходом во влагалище и т. д.;
- к приобретённым — мочевой свищ после травмы.
- Истинное недержание мочи развивается при отсутствии перечисленных и подобных им грубых дефектов [38].
Осложнения недержания мочи у женщин
- Контактный дерматит. Появляется из-за длительного контакта мочи с кожей. Если дерматит не лечить, могут появиться пролежни и язвы, что повышает риск вторичных инфекций мочеполовой системы.
- Психологические проблемы. Из-за непроизвольного выделения мочи, неприятного запаха, частых позывов к мочеиспусканию и боли пациенты часто стараются изолировать себя от общества. Из-за этого многие меняют работу, лишают себя спорта, развлечений, замыкаются в себе, не выходят из дома. Пациенты стесняются рассказывать о проблеме, пытаются решить её самостоятельно, например с помощью урологических прокладок. Всё это приводит к стрессам, неврозам, чувству неполноценности и депрессии.
- Изменение образа жизни. Пациенты вынуждены постоянно находиться рядом с местами, где есть туалетные комнаты, или носить урологические памперсы или прокладки.
- Плохой сон. При недержании мочи пациентам приходится часто вставать ночью, чтобы сходить в туалет.
- Воспаление мочевого пузыря. Развивается из-за задержки мочи (ишурии). Характерны частые, в том числе ложные, позывы к мочеиспусканию. Моча выделяется небольшими порциями, при этом может появиться боль и кровянистые выделения. Возможно мочеиспускание во время сна (энурез). Симптомы проявляются не сразу [1][2][8][9][13].
Диагностика недержания мочи у женщин
Диагноз «недержание мочи» ставит врач акушер-гинеколог или уролог на основании сбора жалоб и анамнеза, осмотра, результатов инструментальных и лабораторных исследований.
Сбор жалоб и анамнеза
В беседе с пациенткой необходимо определить факторы риска, которые могли привести к недержанию мочи: количество и характер родов, хирургические вмешательства на органах малого таза, травмы, сопутствующие заболевания и вредные привычки. Например, при хроническом бронхите и курении пациентка часто кашляет, что повышает внутрибрюшное давление и приводит к стрессовому недержанию мочи.
Если пациентка приходит к врачу по другому поводу, при этом у неё в анамнезе двое и более родов, многоплодная беременность, операции на тазовом дне или пациентка в менопаузе, нужно спросить её о наличии симптомов недержания мочи. Сами женщины иногда стесняются сказать об этом врачу.
В случае рецидива недержания мочи необходимо оценить эффективность предшествующей терапии и исключить тот метод, который не помог [1][2][8][9][13].
Кроме того, нужно определить, есть ли у пациентки показания для консультаций других специалистов (урологов, онкологов, неврологов, хирургов):
- боль в мочевом пузыре или уретре;
- образования в малом тазу, ассоциированные с недержанием мочи;
- подозрение на неврологическое заболевание;
- подозрение на урогенитальные свищи;
- перенесённая операция по недержанию мочи;
- злокачественные заболевания в малом тазу;
- лучевая терапия малого таза в анамнезе.
Чтобы определить тип недержания мочи, можно попросить пациентку пройти опросник, который был создан в 2015 году Европейской Ассоциацией урологов [41]. В опроснике женщина отмечает, в каких ситуациях чаще всего происходит непроизвольное выделение мочи:
- Если подтекание происходит при повышении физической активности, это указывает на стрессовое недержание мочи.
- Если моча подтекает при остром позыве, когда пациентка не успевает дойти до туалета, то, скорее всего, у женщины ургентное недержание.
- Если выделение мочи одинаково связано с физической активностью и острым позывом к мочеиспусканию, то говорят про смешанное недержание мочи.
- Если моча выделяется без физической активности и острого позыва к мочеиспусканию, то ищут другие причины.
Гинекологический осмотр
Включает несколько этапов:
- Визуальный осмотр наружных половых органов:
- Покраснение кожи промежности может указывать на подтекание мочи и использование влагопоглощающих ежедневных прокладок.
- При осмотре наружного отверстия мочеиспускательного канала можно заметить полипы и деформацию, которые могут быть причиной подтекания мочи.
- Осмотр шейки матки и стенок влагалища в зеркалах:
- Бледные слизистые влагалища (атрофичные) свидетельствуют об эстрогенной недостаточности.
- Бимануальное исследование. Врач двумя руками ощупывает стенки влагалища и мышцы тазового дна, оценивает положение шейки и тела матки. Такой осмотр помогает определить, есть ли опущение тазовых органов (мочевого пузыря или уретры). Опущение может быть причиной закупорки выходного отверстия мочевого пузыря, закупорка может привести к гиперактивности детрузора.
- Нагрузочные пробы при заполненном мочевой пузыре:
- Кашлевая проба. Пациентке на гинекологическом кресле предлагают покашлять (по три кашлевых толчка 3–4 раза). Проба положительна, если моча подтекает при кашле и прекращает подтекать, когда кашель останавливается. Такой результат свидетельствует о недержании мочи при напряжении. Если подтекание продолжается, это указывает на гиперактивность детрузора, спровоцированную кашлем.
- Проба с натуживанием (Вальсальвы). На гинекологическом кресле или стоя женщина делает глубокий вдох, задерживает дыхание и напрягает живот. При подтекании мочи тест считается положительным [1][2][8][9][13].
Дневник мочеиспускания
Ведётся не менее трёх дней. Позволяет определить количество и частоту мочеиспусканий, объём и вид выпитой жидкости. Нужен для планирования диагностики и лечения недержания мочи. С его помощью также можно оценить эффективность проведённого лечения.
В дневнике пациент должен отмечать:
- Время мочеиспускания.
- Объём выпущенной мочи (в мл). Чтобы его измерить, пациент должен помочиться в мерный стаканчик или банку.
- Объём выпитой жидкости (в мл).
- Приходится ли пациенту напрягать живот при мочеиспускании.
- Степень подтекания мочи: 1 — незначительное, 2 — умеренное, 3 — сильное подтекание мочи, моча практически не удерживается.
- Была ли активность при подтекании: кашель, бег и т. д.
- Насколько нестерпимым был позыв по шкале от 1 до 10.
- Каким был напор струи мочи.
Пациент должен обращать внимание на то, как недержание сказывается на повседневной активности и эмоциональном состоянии.
Прокладочный тест
Применяется, чтобы количественно оценить степень недержания мочи и эффективность лечения. Для теста используется прокладка. Сначала определяется её исходный вес, затем пациентка выпивает 500 мл воды и в течение часа выполняет различные виды физической активности (ходьба, кашель, поднятие предметов с пола, подъём и спуск по лестнице). Через час прокладку взвешивают повторно и по весу оценивают результат:
- Масса прокладки увеличилась менее чем на 2 г — у пациентки нет недержания мочи (I стадия).
- Масса прокладки увеличилась на 2–10 г — потеря мочи от слабой до умеренной (II стадия).
- Масса прокладки увеличилась на 10–50 г — выраженная потеря мочи (III стадия).
- Масса прокладки увеличилась на 50 г — очень выраженная потеря мочи (IV стадия) [42].
Лабораторная диагностика
- Клинические анализы крови и мочи выполняются, чтобы исключить острый воспалительный процесс.
- Бактериологический посев мочи нужен для определения возбудителя при наличии симптомов инфекции мочевыводящих путей.
Инструментальная диагностика
- Ультразвуковое исследование (УЗИ) органов малого таза и тазового дна для оценки анатомического состояния тазовых органов.
- Оценка остаточной мочи с помощью УЗИ или катетеризации мочевого пузыря. При проведении исследования сначала измеряются параметры полного мочевого пузыря. Затем пациентку просят сходить опорожнить мочевой пузырь и измеряют остаточный объём мочи. После этого осматривают почки и зоны надпочечников. За час до исследования пациентке нужно выпить стакан тёплой воды (до 250–300 мл).
Дополнительные исследования
К дополнительным методам диагностики относят урофлоуметрию, эндоскопические исследования, транслабиальное ультразвуковое исследование с применением пробы Вальсальвы и комплексное уродинамическое исследование (КУДИ). Эти методы редко используются в современной практике, так как они доступны лишь в крупных федеральных центрах, научно-исследовательских институтах и клиниках, которые специализируются на диагностике и лечении недержания мочи.
Урофлоуметрия — метод неинвазивного исследования мочеиспускания. Пациенту необходимо помочиться в специальный прибор — урофлоуметр. Он представляет собой воронку, которая реагирует на характер мочеиспускания. По результатам строится график — урофлоуграмма.
Исследование позволяет измерить объём выпущенной мочи, скорость и продолжительность мочеиспускания. Эти параметры позволяют оценить работу детрузора и проходимость уретры. Например, скорость потока менее 12 мл/сек при объёме мочи более 200 мл и замедленное мочеиспускание указывают на обструкцию выходного отверстия или гипоактивность детрузора. Показатель 12 мл/сек и более говорит о гиперактивности детрузора.
Эндоскопические исследования. Уретроцистоскопия — осмотр уретры и мочевого пузыря с помощью цистоскопа для диагностики состояния слизистых оболочек. Проводится только при наличии показаний:
- осложнённое недержание мочи и рецидивы, например после оперативного лечения недержания мочи;
- кровь в моче (гематурия);
- боль в мочевом пузыре.
У пациентов с такими симптомами эндоскопия может выявить опухоль мочевого пузыря или уретры, свищи, лейкоплакию (избыточное деление клеток мочевого пузыря) или рак [15].
Транслабиальное ультразвуковое исследование с применением пробы Вальсальвы. Это новый метод диагностики недержания мочи. По сравнению с обычным УЗИ он более детальный. Исследование выполняется без проникновения во влагалище. Врач УЗИ без нажима водит ультразвуковым датчиком по наружным половым губам.
Метод позволяет определить длину уретры, расположение мочевого пузыря относительно тазового дна, размер мышц тазового дна, размер и строение мочевого пузыря, а также величину уретровезикального угла (между лонным сочленением и уретрой). По этим параметрам проводят диагностику недержания мочи и динамическое наблюдение после лечения заболевания [12].
Комплексное уродинамическое исследование (КУДИ) — это функциональное исследование нижних мочевых путей, которое позволяет оценить функцию мочеиспускания. В КУДИ входит: урофлоуметрия (исследование мочеиспускания) и цистометрия (измерение давления в мочевом пузыре).
Пациентке устанавливают в мочевой пузырь тонкий катетер с датчиком давления. Через катетер в мочевой пузырь вводят физиологический раствор. Проводится кашлевая проба, при этом диагностируется первый (лёгкий), второй (средний) и третий (сильный) позывы к мочеиспусканию. После этого врач просит опорожнить мочевой пузырь.
КУДИ назначается, когда не удаётся поставить точный диагноз с помощью других исследований или когда необходимо более детальное описание до операции [13][16].
Дифференциальная диагностика недержания мочи у женщин
Недержание мочи необходимо отличать от других заболеваний:
- дерматологических: контактного дерматита, склерозирующего лихена вульвы, красного плоского лишая, псориаза;
- инфекционных: цистита, пиелонефрита, инфекций, передаваемых половым путём, вульвовагинита, цервицита;
- неинфекционных: инородного тела в мочевых путях (стента, камня и др.) [43].
Лечение недержания мочи у женщин
Цель лечения — снизить частоту мочеиспусканий, увеличить интервалы между позывами, увеличить ёмкость мочевого пузыря и улучшить качество жизни пациента [44][45][46].
Недержание мочи лечится как консервативно (медикаментозная и немедикаментозная терапия), так и оперативно. Тактика ведения определяется врачом индивидуально после детального обследования пациента, определения причин и степени недержания мочи.
Консервативное лечение недержания мочи
Включает немедикаментозную и медикаментозную терапию в сочетании с физиотерапевтическими методами.
Немедикаментозная терапия. Предполагает изменение образа жизни и отказ от привычек, которые способствуют развитию и прогрессированию заболевания. Пациентке рекомендуется:
- Соблюдать гигиену.
- Нормализовать вес.
- Пить меньше кофе и чая [34][35].
- Контролировать работу кишечника, лечить хронические запоры.
- Лечить бронхолёгочные заболевания (бронхит и др.).
- Отказаться от курения.
- Мочиться каждые 2–3 часа, чтобы предотвратить чрезмерное растяжение мочевого пузыря [1][2][8][9][13].
- Тренировать мышцы тазового дна (упражнения Атабекова, Юнусова, Кегеля).
- Тренировать мочевой пузырь (чаще в сочетании с медикаментозным лечением).
- Носить пессарии.
Урологический пессарий — это силиконовое или пластиковое многоразовое изделие, которое вводится во влагалище и поддерживает органы малого таза (мочевой пузырь, матку, прямую кишку). Пессарии применяют для лечения стрессового недержания мочи, вызванного опущением стенок влагалища или тела матки. Они поднимают шейку мочевого пузыря и повышают сопротивление уретры, за счёт этого симптомы недержания уменьшаются.
Установка пессариев относится к дополнительным, временным методам лечения недержания мочи. Изделие можно использоваться от случая к случаю и в непрерывном режиме до четырёх недель [3][5][17][24].
Форму и размер пессария подбирает акушер-гинеколог, он же устанавливает изделие. Через месяц пациентка самостоятельно удаляет пессарий, проводит гигиену мылом, через день-два устанавливает обратно. Курс лечения недержания мочи пессарием занимает 2–3 месяца и более в зависимости от длительности заболевания.
Медикаментозная терапия. Лекарственные препараты применяются при лечении всех форм недержания мочи. Однако наибольший эффект от медикаментозной терапии наблюдается у пациентов с ургентным недержанием мочи. Используют два класса препаратов:
- М-холиноблокаторы — помогают расслабить детрузор (длительность терапии 3–6 месяцев, далее по показаниям);
- агонисты бета3-адренорецепторов — повышают тонус сфинктера.
Местное применение эстрогенов может быть эффективными в лечении стрессового недержания мочи лёгкой и средней степени у женщин в период менопаузы, если у них есть симптомы недостатка эстрогенов. Могут применяться влагалищные увлажняющие кремы и лубриканты, вагинальные эстрогены. Эти средства увеличивают кровоснабжение слизистой оболочки уретры, стимулируют нервную систему, за счёт этого давление в уретре становится выше, чем в мочевом пузыре, что препятствует подтеканию мочи при натуживании [1][4][7][13].
Инъекционные методы лечения. Подразумевают введение вокруг уретры объёмообразующих веществ (коллагена, гиалуроновой кислоты, гомогенизированной субстанции из собственной жировой ткани пациентки и др.). Благодаря такой методике повышается давление в уретре [7][11][30][31]. Процедуры проводят один раз в 6 месяцев.
Физиотерапевтические методы лечения. Включают лазерное лечение, БОС-терапию и нейромышечную электростимуляцию.
Лазерное лечение. Применяются фракционный микроабляционный СО2 лазер и неабляционный вагинальный эрбиев лазер. Они стимулируют выработку коллагена, тем самым улучшают эластичность стенок влагалища и мочевыводящих путей. Лазерная терапия помогает лечить стрессовое недержание мочи, опущение (пролапс) влагалища лёгкой и средней степени тяжести и атрофические процессы в мочеполовой системе в менопаузе при дефиците эстрогенов [47].
Лазерное лечение подходит и женщинам детородного возраста, и женщинам в менопаузе, особенно если пациентка принимает гормональную терапию. Не проводится во время менструации, беременности и лактации, а также при онкологическом заболевании или остром воспалении влагалища. Продолжительность сеанса 15–20 минут. Эффективность лечения стрессового недержания мочи до 25 % [3][5][32]. Единственное ограничение — воздержание от половой жизни в течение 5–7 дней. Курс лечения состоит из трёх процедур, которые выполняются через 4–6 недель.
БОС-терапия. Принцип биологической обратной связи. К коже передней брюшной стенки пациентки прикрепляются электроды, во влагалище вводится специальный сенсорный датчик. После этого женщина в течение 20–30 минут выполняет специальные упражнения для укрепления мышц тазового дна. Датчик фиксирует силу сокращения мышц тазового дна и передаёт данные на компьютер. С помощью этих данных можно регулировать правильность выполнения упражнений. Такой метод помогает укрепить мышцы тазового дна и избавиться от стрессового недержания мочи лёгкой степени. Как правило, нужно 10–15 сеансов, которые проводятся каждый день или 3 раза в неделю [1][9][17][29].
Нейромышечная электростимуляция заднего тибиального нерва. Метод используется для лечения гиперактивного мочевого пузыря. Задний тибиальный нерв регулирует мочеиспускание. Его стимуляция активирует работу сфинктера мочевого пузыря.
Электрод присоединяется к внутренней стороне лодыжки. Выбирается режим процедуры и оптимальная сила тока. Сеансы проводятся 1–2 раза в сутки каждый день по 30 минут в течение 10–12 недель. Так как заболевание хроническое и его сложно вылечить полностью, то после исчезновения симптомов недержания мочи лечение не прекращают. Рекомендуется делать профилактические курсы через каждые полгода в течение всей жизни [10][18][26][28].
БОС-терапия и нейромышечная электростимуляция заднего тибиального нерва в практике используются редко.
Хирургическое лечение недержание мочи
Консервативным лечением удаётся достичь хороших результатов в большинстве случаев. Но если терапия недостаточно эффективна, проводится хирургическое лечение недержания. Чаще всего операция требуется пациенткам со стрессовым и парадоксальным недержанием мочи, реже женщинам, страдающим ургентным недержанием.
Известно более 250 различных операций и их модификаций, выполняемых для коррекции анатомических нарушений при стрессовом недержании мочи у женщин, и их число с каждым годом растёт. Это доказывает, что не существует универсального вида хирургического вмешательства у этих пациенток. Кроме того, количество неудовлетворительных исходов оперативного лечения стрессового и смешанного недержания мочи остаётся довольно высоким и составляет, по разным данным, от 15 до 51 % [48][49][50].
Слинговые операции, TVT (свободная синтетическая петля). Основным методом лечения недержания мочи у женщин являются субуретральные синтетические слинги (петли) [51]. Операция проводится для лечения стрессового недержания мочи при слабости мышц тазового дна.
Под средней частью уретры свободно, без натяжения устанавливается синтетическая петля. Она заменяет повреждённый связочный аппарат уретры. Когда внутрибрюшное давление повышается, уретра прижимается к петле, просвет уретры закрывается и моча не подтекает.
Операция чаще проводится под внутривенной анестезией, реже под наркозом или спинномозговой анестезией. Длится до 30–40 минут. Выписывают пациентку в день операции или на следующий день.
Противопоказания:
- Беременность или её планирование.
- Гиперактивность детрузора. У таких больных в послеоперационном периоде могут развиваться тяжёлые формы нарушения мочеиспускания.
- Терапия антикоагулянтами, которые снижают свёртываемость крови. Операция может вызвать длительное кровотечение.
- Инфекции мочеполового тракта.
Возможные осложнения во время операции:
- Травма (например, ранение или прокол) близлежащих органов: мочевого пузыря, сводов влагалища, уретры, органов брюшной полости, крупных сосудов.
- Кровотечение или гематома.
Осложнения возникают редко, причиной может быть затруднённый доступ к анатомическим структурам при худощавом телосложении или ожирении.
Возможные послеоперационным осложнения:
- Эрозии слизистой оболочки влагалища в области установки синтетической петли. Проявляется в виде боли, кровянистых выделениях в месте установки импланта. Необходимо удалить эрозию и ушить дефект.
- Расстройства мочеиспускания (гиперактивный мочевой пузырь, затруднённое мочеиспускание). Устранить осложнение можно с помощью медикаментозной терапии и физиотерапии.
- Паховая боль. Появляется при повреждении ветвей запирательного нерва и/или травме приводящих мышц бедра. Необходимо медикаментозное лечение в течение 7–10 дней.
- Обструкция мочевого пузыря и уретры. При таком осложнении выполняют катетеризацию мочевого пузыря или инъекции ботулотоксина.
- Рецидив недержания мочи. Возможен при опущении стенок влагалища. Пациенткам с опущением мочевого пузыря необходимо сделать пластику цистоцеле на первом этапе или одновременно с имплантацией субуретрального слинга [11][21][22][23][27][31].
Хирургическая коррекция анатомического расположения наружного отверстия уретры. Проводится при недержании мочи и цистите, который возникает после полового акта, а также при отсутствии эффекта от консервативного лечения. Суть операции в том, что конечный отдел уретры перемещается выше входа во влагалище. Это позволяет провести противовоспалительное лечение мочевого пузыря. Эффективность операции 70–75 % [25].
Прогноз. Профилактика
Недержание мочи у женщин не приводит к инвалидности и смерти, но причиняет физические и психологические страдания. Качество жизни пациенток резко снижается. Прогноз для жизни благоприятный, особенно при стрессовом недержании мочи в следующих случаях:
- У молодых женщин при укреплении мышц тазового дна с помощью упражнений или БОС-терапии.
- У женщин после 45 лет (когда беременность уже не планируется) при выполнении ТVT-операции.
Оценить качество жизни пациентки при недержании мочи и после лечения помогают опросники и анкеты, например:
- PFDI-20 (Pelvic Floor Distress Inventory) — проводят, чтобы оценить симптомы опущения тазовых органов и нарушения функций мочевого пузыря и кишечника.
- FSFI-19 (Female Sexual function index) — используется, чтобы подсчитать индекс женской сексуальности.
- PISQ-12 — позволяет оценить качество сексуальной жизни пациенток с дисфункцией тазового дна.
- KHQ (King’s Heath Questionnaire) — анкета здоровья Кинга — даёт возможность получить обобщённую оценку общесоматического и урологического статуса пациента [1][2][4][8][9][13][16].
Профилактика недержания мочи у женщин:
Профилактика развития недержания мочи у женщин должна проводится с молодого возраста. Рекомендуется:
- Соблюдать водный режим: пить 1500–2000 мл жидкости в сутки. При недостаточном количестве жидкости увеличивается плотность мочи, что раздражает мочевой пузырь.
- Исключить перерастяжение мочевого пузыря: опорожнять мочевой пузырь при первых позывах, мочиться по расписанию: сначала через каждые 2–3 часа, затем увеличить время до 3–4 часов во время бодрствования.
- Тренировать мышцы тазового дна с помощью упражнений Атабекова, Юнусова и Кегеля.
- Контролировать вес.
- Вести активный образ жизни, дозировать физические нагрузки, чтобы поддерживать тонус организма.
- Своевременно восполнять дефицит женских половых гормонов, в частности эстрогенов (терапию подбирает гинеколог).
- Своевременно лечить воспаление мочеполовых органов: влагалища, матки, мочевого пузыря и уретры.
- Посещать акушера-гинеколога сразу после родов и гинекологических операций, а также в менопаузе не реже одного раза в год.
- Носить гинекологические пессарии при опущении мышц влагалища [1][2][7][8][9][31].
Болезни, которые раньше встречались у женщин за 40, сегодня появляются у 20-летних девушек, а лечение затягивается. Из-за чего это происходит, как уберечь себя от ошибок, что поможет вовремя избежать проблем? Акушер-гинеколог Диана Мардас приводит примеры из личного опыта и отвечает на все эти вопросы.
врач акушер-гинеколог, руководитель Семейной Академии Здоровья
Почему современные молодые женщины раньше сталкиваются с серьезными проблемами
— Несмотря на то, что прогресс быстрыми темпами шагает вперед, пока все еще так и не найден волшебный способ устранения многих сбоев в работе женского организма. Поэтому важно внимательно относиться к собственному здоровью. Причин неожиданного наступления болезней «не по возрасту» несколько:
- Сегодня девушки раньше начинают половую жизнь, а значит, быстрее встречаются с микрофлорой другого человека, которая может не понравиться микрофлоре собственного организма.
В результате в более юном возрасте появляется вероятность инфекционных заболеваний, которые негативно влияют на здоровье. Чем больше половых партнеров было до момента принятия решения иметь ребенка, тем выше риск. Недолеченные инфекционные заболевания способны даже привести к бесплодию. - Стрессы, интенсивный труд, несоблюдение режима — все эти неотъемлемые элементы жизни современной успешной женщины, которая стремится и карьеру построить, и быть идеальной женой, оставляют неприятный отпечаток на гормональной системе. Поэтому более распространенным стал гормональный дисбаланс.
- В старину женщины, как правило, были многодетными матерями. Природа распорядилась так, что в период беременности организм отдыхает. Главным образом прекращается сильная нагрузка на матку и яичники. У них «отпуск». Не нужно контролировать овуляцию и менструацию, так как этих процессов в период беременности нет.
Сегодня же все чаще первая беременность наступает ближе к 30. И детей в семье обычно не более двух. А значит, репродуктивные органы мало отдыхают.
В течение жизни у современной женщины теперь около 500 менструальных циклов, теряется около 40 литров крови. Постоянная активность и напряжение матки и яичников приводят к таким проблемам, как миома матки, кисты яичников, полипы эндометрия и так далее. - В 21 веке вокруг настоящий переизбыток информации. Казалось бы, это хорошо. Однако необходимо отсеивать достоверные сведения от ложных утверждений. В этом информационном потоке легко запутаться. Женщина теряется, не понимает, каким данным (часто очень противоречивым) все-таки ей верить.
Большую популярность набрали форумы, где женщины обсуждают диагнозы, лечение да и просто делятся опытом. Мы их за это ругаем, а зря. Женщина ищет информацию, интересуется своим здоровьем, хочет быть в курсе событий, и это правильно. Другое дело — научить женщину фильтровать этот поток. Ведь следование неверным рекомендациям из интернета, телепередач или опыта подруг могут привести к серьезным ошибкам.
Яркие примеры из личного опыта
— У нас, у женщин, почему-то часто так происходит, что времени хватает на все, но только не на себя и не на свое здоровье. Мы можем делать несколько дел одновременно, учить английский за рулем автомобиля, но на то, чтобы разобраться в себе, в своем женском организме, дочитать до конца инструкцию к препарату времени нет.
Вот и получается потом, что вагинальные таблетки принимаются внутрь, а препараты экстренной контрацепции используются после каждого полового контакта на всякий случай.
А излишняя любовь к народным средствам меня вообще пугает. Я могу рассказать тысячу историй, от которых и смешно, и грустно. Например, одна женщина пришла ко мне на прием только после того, как сама долго и безуспешно пыталась вылечить молочницу. Чем? Кашицей из чеснока и меда. Конечно, организм был в шоке и пришлось потом долго его восстанавливать. Ситуация кажется абсурдной, но она реальна.
Был и другой случай. Беременной какая-то добрая подруга или интернет рассказали, что роды пройдут легче, если при первых схватках лечь в теплую ванну и выпить чего-нибудь газированного. Она не нашла ничего лучше, чем побаловать себя шампанским! Причем разрешила себе аж два бокала.
Представляете, организм девять месяцев не знал, что такое алкоголь, а тут в него попадает столько шампанского сразу! Женщина вмиг опьянела. Эти роды были очень непростыми. Продуктивный контакт с пациенткой отсутствовал. А ведь женщина хотела как лучше…
А когда дело доходит до грудного вскармливания и ухода за ребенком, там вообще источников информации становится в два раза больше. При этом и ответственность за неверно принятое решение тоже удваивается. Организм ребенка ошибок не прощает.
Правильный план действий
— Если вас что-то сильно беспокоит, обратитесь к врачу. Белорусские доктора — специалисты действительно высокого уровня. Медицинское образование в нашей стране очень хорошее. На приеме не стесняйтесь рассказывать обо всем честно, даже если какие-то нюансы вам кажутся стыдными.
Я не раз сталкивалась с такой проблемой. Белорусским женщинам часто нелегко рассказывать обо всех нюансах своего состояния. Но врач и пациент должны работать в команде. Ни один профессионал не сможет вам помочь в полной мере, если вы не будете с ним честны.
Кроме того, важно старательно соблюдать предписания доктора. Если был назначен курс таблеток, пропейте его до конца. Если специалист что-то запрещает, значит, придется какое-то время следовать его рекомендациям. В противном случае лечение затянется надолго.
Еще одно важное условие. Хорошо, если женщина знает о своем организме как можно больше. Это не значит, что нужно апеллировать сложными терминами и заучивать наизусть работы известных врачей. Но минимально понимать, когда с вами что-то не так и какие симптомы подают сигналы о серьезных проблемах, необходимо для того, чтобы уже на ранних стадиях избежать неприятностей. Ведь когда вы покупаете кухонный комбайн или новую плойку, сначала читаете инструкцию, верно? Так же и с нашим организмом. Чтобы понимать, в порядке ли тело, надо быть в курсе тех процессов, которые в нем происходят.
Базовые медицинские знания избавляют от страха и помогают в экстренной ситуации
— Я против самолечения. Минимальная медицинская грамотность нужна в первую очередь для того, чтобы в цепочке правильного решения проблемы звено «пациент» и звено «врач» вовремя встретились для максимально быстрого и хорошего итогового результата. Пригодятся эти знания и в экстренных ситуациях, когда счет идет на минуты и вы должны вовремя сделать то, что в буквальном смысле слова спасет вам жизнь.
Просто о сложном
— В процессе лечения я всегда объясняю пациенткам, что и для чего делаю, как работает назначенный препарат и какого эффекта мы ждем. У меня всегда под рукой блокнот с отрывными листами и цветные ручки. Вот такая творческая работа у нас у гинекологов. Только рисуем мы не цветы и портреты, а кисты, полипы, миомы и так далее.
Сейчас работаю над диссертацией на тему репродуктивной грамотности. Это очень интересный и важный вопрос. Мне нравится, что современные женщины любознательны и открыты всему новому. Но в вопросах женского здоровья никогда не помешает специалист-переводчик, который смог бы простым языком рассказать о сложном.
«Просто о сложном!» — эта мысль и легла в основу нового проекта Семейной Академии Здоровья, который называется «МамаPRO». Это цикл обучающих семинаров, где женщинам на простом и понятном языке объясняют важнейшие нюансы женского здоровья, беременности и родов, грудного вскармливания и ухода за малышом.
Почему «МамаPRO»?
— «Мама», потому что я как врач акушер-гинеколог вижу каждую женщину с позиции мамы.
Кто-то пока не планирует стать мамой, но хочет быть в курсе женского здоровья, чтобы встретить беременность в полной «боеготовности».
Кто-то на этапе планирования и хочет грамотно пройти этот период, ничего не упустить. Чтобы с возникновением беременности не столкнуться с внезапными проблемами.
Кто-то уже ожидает малыша и волнуется еще больше. Ведь это действительно особое состояние, к которому нужно подходить со знанием дела.
Кто-то стал мамой и столкнулся с первыми сложностями, осознал, как важно во всем разбираться самой и обладать особыми знаниями и умениями.
Кто-то — счастливая мама дочки. И с самого начала понимает, что важно знать о ее детском организме как можно больше. Ведь так хочется уберечь доченьку, в будущем маму, от проблем с женским здоровьем.
«PRO» потому, что ПРОсто о сложном. В результате наших семинаров каждый станет ПРОдвинутым в вопросах здоровья, а это уже великое дело.
Так что приглашаем всех на «МамаPRO». Каждый месяц планируется проводить по две встречи на разные темы. Будем рады видеть вас!
Фото: Дмитрий Рыщук
Интимная пластика
Лабиопластика или интимная пластика — хирургическая коррекция формы и размеров малых половых губ. В большинстве случаев операция направлена на уменьшение размеров губ и исправление врождённых или приобретённых дефектов.
Статью подготовил врач гинеколог Ананин Владимир Викторович, оригинал статьи.
Содержание статьи
- Зачем нужны малые половые губы (МПГ)
- Формы малых половых губ
- Показания к лабиопластике
- Противопоказания к интимной пластике
- Методы лабиопластики
- Обследование и подготовка к лабиопластике
- Обезболивание
- Осложнения лабиопластики
- Послеоперационный период и рекомендации
К содержанию
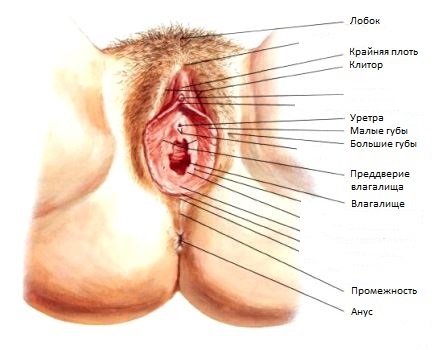
Зачем нужны малые половые губы
Малые половые губы (лат. labia minora pudendi) — пара тонких складок слизистой оболочки, основание которых расположено внутри больших половых губ, параллельно им. Они непосредственно окружают вход во влагалище и наружное отверстие мочеиспускательного канала, а их передняя спайка переходит в кожный покров головки клитора — крайнюю плоть клитора. Одна из функций МПГ – направлять струю мочи прочь от половых органов, они являются эрогенной зоной, прикрывают вход во влагалище и защищают влагалище от инфекции.
Половые губы – интимная (скрытая) часть тела. В этой области нет общепризнанных канонов красоты, тем не менее, сексуальная привлекательность этой области для многих женщин и их партнеров имеет большое значение.
К содержанию
Формы малых половых губ
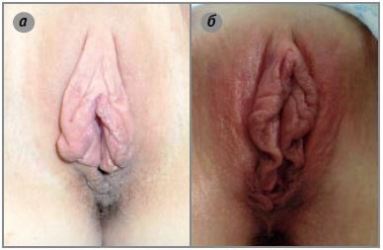
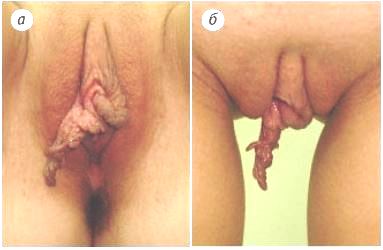
Общепринятой нормы размеров малых половых губ не существует! Принято считать что, в положении лежа, МПГ должны быть видны, но без выраженного выступания за пределы больших половых губ. Считается что «нормальная длина» МПГ от основания до края, с эстетической точки зрения, равна 4 см.
Сами пациентки считают МПГ удлинёнными, если они выступают за пределы больших половых губ. Но такое состояние не является патологией, это вариант развития. С медицинской точки зрения различают гипертрофию, элонгацию и асимметрию малых половых губ.
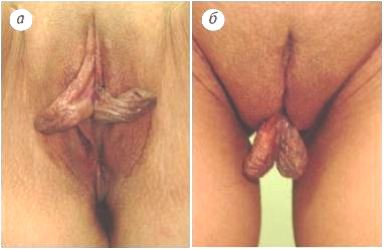
Гипертрофия МПГ
При гипертрофии отмечается утолщение стенок, увеличение складчатости и удлинение. Малые половые губы увеличены равномерно и симметрично во всем объёме.
Элонгация МПГ
Элонгация это удлинение без утолщения, чаще имеется удлинение средней части малых половых губ. Элонгация может быть врождённой и приобретённой.
Причины элонгации МПГ
- Наследственность;
- Недоношенность (большие половые губы не прикрывают малые);
- Возрастные атрофические изменения;
- Травматизация (роды, конный сорт, велоспорт, мастурбация);
- Конституциональные особенности (астенический тип телосложения).
Асимметрия МПГ
Асимметрия малых половых губ бывает врождённая и приобретённая (травмы в родах, воспалительные изменения, ошибки при пластике). Асимметрией считается как асимметричное удлинение или укорочение, так и нормальное развитие одной половой губы и удлинение или недоразвитие противоположной. К асимметрии относятся различного рода посттравматические деформации.
Травматическая деформация с образованием дефекта в правой губе
К содержанию
О показаниях к лабиопластике
Операция проводиться женщинам, как по медицинским показаниям, так и по личному желанию пациентки вернуть красоту интимной области или повысить качество сексуальных отношений.
Медицинские показания
К медицинским показаниям относят ситуации, когда женщина жалуется на физический дискомфорт:
- Врождённые или приобретённые деформации половых губ нарушающие их нормальную физиологию;
- Травматизация бельём;
- Частые воспалительные явления;
- Боли во время половой близости и занятиях спортом;
- Трудности с гигиеной;
- Психологические комплексы — «Синдром раздевалки».
Эстетические показания
По эстетическим показаниями лабиопластику выполняют при неудовлетворённости женщины формой или размерами своих МПГ. Единственным показанием к операции может быть желание женщины исправить форму и размеры малых половых губ. Многим женщинам увеличенные МПГ совсем не портят жизнь. Патологией можно считать лишь те случаи, когда превалируют медицинские показания.
К содержанию
Противопоказания к интимной пластике
Лабиопластика не рекомендуется не рожавшим и женщинам планирующим роды через естественные родовые пути. В процессе родов велика вероятность травмы — разрывов в области послеоперационных рубцов, а повторные пластические операции сложны и ожидаемый эффект трудно спрогнозировать.
- Онкологические заболевания;
- Психические болезни;
- Сахарный диабет;
- Декомпенсированные хронические заболевания внутренних органов;
- Острые инфекционные заболевания;
- Геморрагические нарушения и лечение антикоагулянтами;
- Острые воспалительные заболевания женских половых органов;
- Несовершеннолетний возраст.
Поскольку лабиопластика в подавляющем большинстве случаев выполняется по эстетическим показаниям, абсолютными противопоказаниями к её проведению являются состояния, заболевания и генетические факторы, препятствующие положительному результату:
- Генетическая предрасположенность к образованию грубых коллоидных рубцов;
- Коллагенозы — иммунопатологические процессы, характеризующиеся системной дезорганизацией соединительной ткани (синдром Марфана, красная волчанка, склеродермия, ревматизм).
К содержанию
Методы коррекции формы и размеров половых губ
Метод пластической коррекции для каждого конкретного случая определяется во время консультативного осмотра.
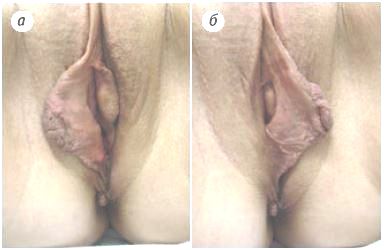
Краевая резекция (ампутация)
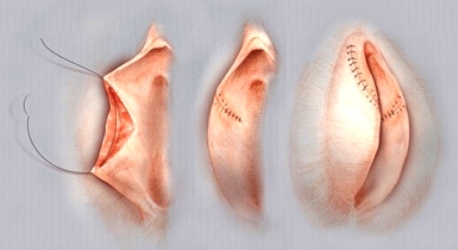
Наиболее часто применяемый метод, заключается в удалении края МПГ. Этот способ с анатомической точки зрения наименее естественный. По сути проводится ампутация малой половой губы на значительной протяжённости. Удаляется анатомический, наиболее эластичный край, в котором сконцентрированы чувствительные окончания нервов. Впоследствии это может неблагоприятно отразиться на сексуальных ощущениях и нарушить естественный барьер между влагалищем и внешней средой.
Схема
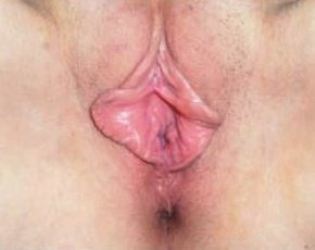
Фото до и после
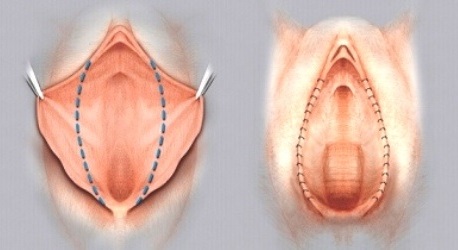
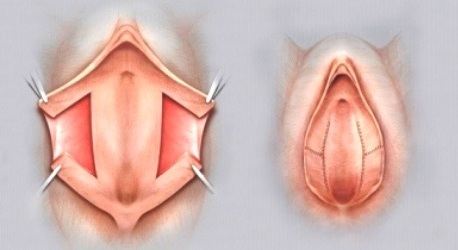
Клиновидная резекция (пластика)
Метод пришел из пластической хирургии, заключается в удалении избыточной массы посредством выкраивания ткани в виде треугольника и последующим ушиванием дефекта. Методика позволяет сохранить края и нормальную анатомию МПГ, соответственно избавиться от недостатков резекции.
Схема
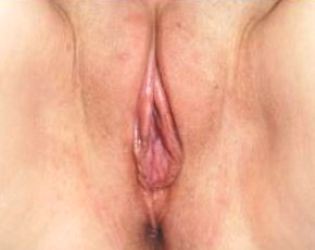
Фото до и после
При гипертрофии удаляется больший объем ткани, выкраивается два треугольника.
Схема
Фото до и после
К содержанию
Обследование и подготовка перед лабиопластикой
На первом визите хирург выясняет, есть ли показания к пластической операции, имеются ли сопутствующие проблемы в данной области и противопоказания, подробно выясняются жалобы и особенно пожелания пациентки относительно размеров и формы половых губ. Пациенткам рекомендуется заблаговременно сформулировать свои желания, поскольку большинство стесняются рассказать, что их беспокоит и как они себе представляют результат коррекции, многие теряются при простых вопросах и с трудом подбирают слова.
С целью оценки результатов лечения, до и после операции, проводится фотосъёмка половых губ в положениях стоя и лежа на спине (спереди и сзади) со слегка разведёнными ногами.
После знакомства с проблемой, выполняется осмотр на гинекологическом кресле, во время которого определяется метод коррекции. Подписывается информационное согласие на оперативное вмешательство назначается предоперационное обследование.
Обследование перед интимной пластикой и сроки годности анализов
Действительны 6 месяцев:
- Флюорография.
Действительны 3 месяца:
- Анализ крови на ВИЧ (СПИД);
- Анализ крови на RW (сифилис);
- Анализ крови на вирусы гепатита В и С;
- УЗИ органов малого таза;
- Мазок с шейки матки на онкоцитологию.
Действительны 1 месяц:
- Группа и Резус-фактор крови.
- Клинический анализы крови;
- Общий анализ мочи;
- Биохимический анализы крови (сахар);
- ЭКГ с консультацией терапевта.
Действительны 10 дней:
- Мазок на степень чистоты влагалища (при выявлении инфекций и воспаления, показано лечение).
По результатам предоперационного обследования проводится повторная консультация, назначается дата операции и предоперационная подготовка.
Подготовка к лабиопластике
- За двое суток до операции прекратить половые контакты.
- За сутки до процедуры коротко остричь или сбрить волосы на лобке, половых губах и промежности.
- Накануне вмешательства лечь спать не позднее 22:00. Можно принять успокоительное: настойки пустырника, пиона, валерианы и т.п., по инструкции прилагаемой к препаратам.
- Утром, в день операции, опорожнить кишечник, принять душ с тщательным туалетом наружных половых органов, надеть чистое трикотажное нижнее белье.
- Голод – последний прием пищи за три часа до операции.
- Непосредственно перед самой манипуляцией опорожнить мочевой пузырь.
- ПРИ СЕБЕ ИМЕТЬ:
- Направление на операцию, результаты обследования (УЗИ и анализы).
- Чистую сорочку (халат) и носки, гигиенические прокладки, тапочки. Украшения (серьги, кольца и т.п.) оставить дома.
К содержанию
Обезболивание
Операции проводятся как под общим наркозом, так и под местной анестезией. Чаще всего используется комбинированное обезболивание — внутривенный наркоз и местная анестезия.
Осложнения лабиопластики
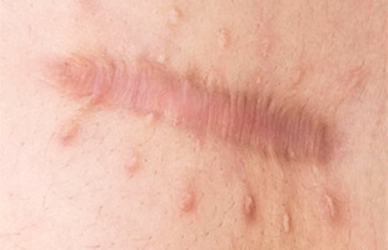
Анатомическое норма и физиологическая функция требуют, что бы малые половые губы прикрывали вход во влагалище и наружное отверстие мочеиспускательного канала. Избыточная резекция вызывает нарушение анатомии и физиологической функции. Это в свою очередь приводит к негативным последствиям – хроническому воспалению входа во влагалище и болевым ощущениям при интимной близости, вплоть до отказа от половой жизни. Изменение естественного вида наружных половых органов вызывает психоэмоциональный дискомфорт и у женщины, и у ее партнера.
Зияние входа во влагалище в результате избыточной резекции
К содержанию
Послеоперационный период и рекомендации
Для профилактики ранних осложнений, сразу после операции назначается постельный режим на 3 — 6 часов. Через 3 — 6 часов, после осмотра швов, врач отпускает пациентку домой со следующими предписаниями:
- Принимать назначенные медикаменты;
- Явиться для осмотра на 7-8 день после операции;
- Исключить половые сношения, баню, сауну, физические нагрузки сроком на 6 недель;
- Выполнять гигиенический туалет дважды в день;
- При наличии жалоб немедленно обратиться к врачу.
Окончательное заживление малых половых губ завершается через 8-10 недель. В это время можно оценить окончательный результат лабиопластики.
Статьи для Пациентов
Записаться на прием
 Отделение ВРТ
Отделение ВРТ
АО «Медсервис»
Aдрес:
660017, г. Красноярск, ул. Ленина 111, 5-й этаж.
График работы: Пн. — Птн, с 9:00 до 17:00.
телефон: 8 (391) 244-16-13.
Строго по предварительной записи!
Позвонить
Оставить заявку
Отзывы пациентов
По ссылкам ниже вы можете прочесть отзывы реальных женщин о работе нашего коллектива, и также оставить свой. Там есть негативные отзывы, в нашей работе случаются непонимание, конфликты, неудачи. Однако положительных отзывов гораздо больше!
Flamp
ПроДокторов
Написать отзыв
Давление, боли внизу живота и области спины, частые воспаления и рецидивирующие инфекции мочевыводящих путей – это симптомы пролапса репродуктивных органов. Опущение половых органов вызвано растяжением мышц, поддерживающих влагалище, прямую кишку и мочевой пузырь, что чаще всего происходит после родов.
Как лечится опущение матки? Является ли операция единственным выходом? Консультация онлайн ведущего хирурга по интимной пластике Иванова А.В. бесплатно!
Методы лечения пролапса тазовых органов
При неприятных симптомах обратитесь к гинекологу. Это важно, ведь до того, как болезнь разовьется, ее можно лечить без хирургического вмешательства, используя гормоны, специальные упражнения или пессарий. Если симптомы протекают тяжело и опущение органов малого таза сопровождается недержанием мочи, образовались дивертикулы – необходимо хирургическое лечение. Способ проведения процедуры зависит от серьезности состояния.
Операция и консультация за один день для не проживающих в Санкт-Петербурге!
Таблица 1. Ключевые моменты лечения ПТО
| Консервативное лечение | Хирургическое лечение |
|
Хирургическое вмешательство следует проводить только больным с симптомами и пациентам, кого беспокоит пролапс.
Разновидность вмешательств: Верхний вагинальный пролапс:
Пролапс передней стенки:
Пролапс задней стенки:
|
Консервативная терапия при пролапсе тазовых органов
Консервативные варианты лечения включают:
- реабилитацию тазового дна;
- установку пессария;
- клиническое наблюдение;
- уменьшение известных факторов риска – ожирение, курение и хронические запоры;
- пальцевую поддержку во время дефекации (давление на заднюю стенку влагалища или промежность).
Консультация врача по безоперационной интимной пластике — 2000 рублей. Стоимость процедуры — от 4500 рублей.
Таблица 2. Характеристика рекомендаций по лечению
| Убедительность рекомендации | Описание степени рекомендации | Формулировка |
| А | Настоятельная рекомендация, обязательная | должен/не должен |
| В | Рекомендация, относительно обязательная | следует/не следует |
| С | Открытая рекомендация, не обязывающая | может/не может |
Наблюдение
| Рекомендация, основанная на фактических данных | |
| Уровень доказательности 3 | Уровень рекомендации С |
| Поскольку есть данные о регрессии пролапса без терапии, в качестве варианта должно быть рассмотрено наблюдение. |
Гормональная терапия
Гормональная терапия бывает системная (прием внутрь, парентерально) и местная. ЗГТ специально для лечения любого типа выпадения органов таза не назначается. Применяется по другим показаниям (истощение яичников, климакс, остеопороз после менопаузы).
| Рекомендация, основанная на фактических данных | |
| Уровень доказательности 2 | Уровень рекомендации В |
| Системная заместительная гормональная терапия не оказывает благотворного влияния на функцию тазового дна и не должна назначаться специально для лечения пролапса или недержания мочи. |
Эстрогены в основном применяют местно, предпочтение отдается кремам.
| Рекомендация, основанная на фактических данных | |
| Уровень доказательности 2 | Уровень рекомендации В |
| Применение местных эстрогенов интравагинально – признанный метод лечения сухости и раздражения влагалища (например, для лечения симптомов атрофического вагинита) и имеет важное значение в терапии пессариями для предотвращения местных поражений, кровотечения и некроза. |
Тренировка мышц тазового дна
Исследования показали, что целенаправленная тренировка мышц тазового дна может уменьшить симптомы, снизить степень пролапса и предотвратить прогрессирование.
Исследования также продемонстрировали улучшение сопутствующего стрессового недержания мочи после тренировки мышц тазового дна. Однако следует отметить, что в этих исследованиях правильное сокращение тазового дна определялось физиотерапевтом посредством пальпации. Затем назначалась индивидуальная и целенаправленная тренировка мускулатуры тазового дна. Ее не следует приравнивать к неспецифическим упражнениям для тазового дна, часто выполняемым самостоятельно.
| Рекомендация, основанная на фактических данных | |
| Уровень доказательности 1 | Уровень рекомендации В |
| Целенаправленная тренировка мышц тазового дна (примечание: не гимнастические упражнения) должна быть обязательно предложена пациентам с более низкими стадиями пролапса (стадии I и II) для уменьшения симптомов и сопутствующего стрессового недержания мочи. |
| Рекомендация, основанная на фактических данных | |
| Уровень доказательности 3 | Уровень рекомендации С |
| Можно рассмотреть сопутствующую до и послеоперационную реабилитацию тазового дна, однако результаты, представленные в исследованиях, значительно различаются. |
Применение пессариев
Пессарии – специальные приспособления, вводятся во влагалище для восстановления нормальной анатомии таза и уменьшения симптомов пролапса. В основном изготовлены из медицинского силикона. Две трети пациентов с пролапсом тазовых органов изначально выбирают лечение с помощью пессария, до 77% продолжают использование пессария через год.
Достоинства. Пессарии подходят для всех стадий пролапса, они могут предотвратить прогрессирование пролапса и предотвратить или отсрочить необходимость хирургического вмешательства. Кроме того, есть пессарии для лечения недержания мочи, они имеют выступ для закрытия уретры для устранения подтекания при напряжении.
| Рекомендация, основанная на фактических данных | |
| Уровень доказательности 2 | Уровень рекомендации В |
| Пессариотерапия – хороший консервативный вариант, следует предлагать пациентам. Правда, до сих пор нет точных рекомендаций, какой именно пессарий наиболее подходит для каждого типа пролапса. |
Недостатки. Использование пессария ограничено у пациентов с деменцией или тазовой болью. Женщинам часто требуется введение устройства гинекологом.
Пессарии не следует назначать пациенткам, не соблюдающим инструкции по уходу или последующему наблюдению, потому что в результате пренебрежения правил могут возникнуть серьезные осложнения – эрозия в мочевом пузыре или прямой кишке.
Выбор урогинекологического пессария. Пессарии бывают поддерживающими и заполняющими, занимающими пространство. Поддерживающие не мешают интимной жизни и вызывают меньше выделений и раздражения по сравнению с объемными.
При ПТО наиболее часто используется кольцевой, за ним следуют чашечные, объемные пессарии Gellhorn и кубические. Последние применяют при более запущенной стадии. Однако, по результатам опроса пациенток, различий между кольцевыми и пессариями Геллхорна не установлено (данные единственного рандомизированного контролируемое исследование PESSRI). Самое главное – правильный подбор гинекологом с помощью адаптационных колец.
Установка пессария. Самостоятельно, успешно меняют пессарий более 85% пациенток. Факторы риска неудачи установки: короткая длина влагалища, широкое входное отверстие во влагалище (более четырех пальцев) и гистерэктомия в анамнезе.
Выбор наилучшего варианта осуществляется методом проб. Большинство специалистов сначала пробуют пессарий-кольцо. Кольцевой пессарий для введения складывается пополам, он должен помещаться между лобковым симфизом и задним сводом влагалища, при этом оставаться выше входа при натуживании. Во время подбора нужно походить, посидеть, чтобы оценить комфорт и удержание.
После выбора подходящей модели, женщине нужно предоставить инструкции по введению, удалению и очистке. На прием необходимо прийти через 1-2 недели после установки пессария, чтобы оценить удовлетворенность устройством, улучшение симптомов. Кратность последующих консультаций устанавливается индивидуально. Часто рекомендуется приходить каждые 3 месяца для удаления пессария, очистки и осмотра. Иногда разрешается посещения раз в год.
Осложнения. Наиболее частые осложнения – выделения из влагалища, раздражение, изъязвление, кровотечение, боль и неприятный запах. Бактериальный вагиноз встречается у 30%, чаще встречается при редком удалении пессария. Изъязвление влагалища и кровотечение чаще возникают у женщин в постменопаузе.
Для лечения и профилактики язв, раздражения влагалища обычно назначаются эстрогены интравагинально.
В случаях с вагинальным кровотечением и интактной маткой без явных изъязвлений требуется дальнейшее обследование на предмет патологии эндометрия.
Полная стоимость комплексной пластики влагалища (вагинопластика, кольпорафия, кольпоперинеолеваторопластика, мышцы, вход, стенки) — 84000 рублей. Дополнительная передняя пластика собственными тканями (при необходимости) — 20000 рублей. Включены все расходы!
Продолжение статьи
- Пролапс матки — причины и симптомы.
- Диагностика пролапса матки.
- Лечение пролапса тазовых органов.
- Рекомендации по консервативному лечению ПТО.
- Рекомендации по хирургическому лечению ПТО.




























 Отделение ВРТ
Отделение ВРТ