Шейный остеохондроз – дегенеративное и дистрофическое заболевание одного из отделов позвоночника. При развитии болезни больше всего страдают межпозвоночные диски в шее, также повреждения распространяются на суставные поверхности, связки, позвонки.
Доля остеохондроза позвоночного столба составляет 80% от всех заболеваний периферической нервной системы. В 60–80% случаев это поясничный остеохондроз. Минимум 7 из 10 человек испытывают регулярные боли в пояснице в течение всей жизни. На периоды обострений в среднем приходится от 3 до 16 дней в год. Но болезнь можно и нужно лечить, чтобы сохранить высокое качество жизни и здоровье опорно-двигательного аппарата. Расскажем, почему развивается это заболевание, как оно проявляется, и каким должно быть лечение остеохондроза поясничного отдела позвоночника.
Что такое остеохондроз
Остеохондроз — хроническое заболевание позвоночника, которое сопровождается изменением структуры (деструкций) и уменьшением объема (дистрофией) межпозвонковых дисков. Они начинают выпячиваться в спинной мозг и сдавливать кровеносные сосуды. Дополнительно болезнь характеризуется разрушением дугоотростчатых суставов между остистыми отростками позвонков.
При остеохондрозе также формируются остеофиты. Так называются патологические наросты, являющиеся следствием краевого разрастания кости. Ему способствуют нарушение кальциевого обмена в позвонках и высокие нагрузки, вызывающие их деформацию.
Внимание! Поясничный остеохондроз характеризуется всеми патологическими процессами, присущими остеохондрозу в целом. Но затрагивают они только поясничный отдел позвоночного столба, который включает в себя 5 позвонков.
Причины развития и факторы риска
Чтобы понять причины возникновения остеохондроза поясничного отдела, нужно знать строение позвоночника. Он представляет собой столб, сложенный из позвонков, которые соединены друг с другом межпозвоночными дисками и связками. Отверстия внутри них формируют полый канал. Внутри него расположен спинной мозг, корешки которого выходят между каждой парой позвонков.
Когда человек наклоняется, позвоночник сгибается. В месте сгиба уплотняются межпозвоночные диски, и смещаются их ядра. Это уменьшает давление на позвоночный столб во время нагрузок. Таким образом, межпозвоночный диск — это биологический амортизатор. Когда он перестает выполнять амортизирующую функцию, развивается остеохондроз.
К развитию патологии предрасполагают следующие факторы:
- Сидячая или слишком тяжелая работа. В положении сидя мышцы корсета расслаблены, что повышает нагрузку на позвоночник. К этому же приводит подъем тяжестей.
- Гиподинамия. У людей, ведущих малоподвижный образ жизни, мышечный корсет развит недостаточно сильно, чтобы удерживать позвоночник в правильном положении.
- Избыточная масса тела. Лишний вес давит на позвоночный столб и перегружает его.
- Эндокринные заболевания. Гормоны влияют на метаболизм, в том числе на внутрикостный. Гормональный дисбаланс может привести к нарушению кальциевого обмена.
- Неправильное питание. Недостаточное поступление с пищей витаминов, минералов и белка нарушает питание позвоночника и приводит к изменениям в его тканях.
- Патологии опорно-двигательного аппарата. Остеохондроз может возникнуть на фоне плоскостопия, травм и искривления позвоночного столба.
- Генетическая предрасположенность. Риск развития остеохондроза повышается, если он есть у близких родственников.
- Возрастные изменения. С возрастом эластичность и подвижность позвоночника уменьшаются.
У мужчин остеохондроз поясничного отдела позвоночника встречается чаще. Это объясняется тем, что их работа часто связана с тяжелым физическим трудом. Большим нагрузкам мужчины также подвергаются во время силовых тренировок в спортивном зале.
Симптомы поясничного остеохондроза
Боль — главный признак заболевания. Ее характер, локализация и направление распространения определяются рецептором, который был зажат в позвоночнике. Обычно пациенты жалуются на ноющую боль, которая усиливается при смене положения тела, длительном отсутствии смены позы и резких движениях. При поясничном остеохондрозе она часто отдает в ногу, крестец или пах. В горизонтальном положении боль утихает.
Другие возможные симптомы поясничного остеохондроза:
- Чувство натяжения в пояснице, возникающее при сгибании и разгибании. Вызывается смещением корешка спинного мозга.
- Ощущение слабости в ногах. Возможно угасание в них сухожильных рефлексов. Это связано со сдавливанием нервных волокон, проводящих сигналы от мозга к нижним конечностям.
- Искривление поясничного отдела позвоночного столба в сторону (сколиоз) или вперед (лордоз), сглаживание его естественных изгибов (кифоз).
- Непроизвольные мочеиспускания и дефекация (если зажимается спинной мозг). По этой же причине у мужчин может быть нарушена эрекция.
- Похолодание поясницы. Стать холодными могут и ягодицы. Это бывает при пояснично-крестцовом остеохондрозе, симптомы и лечение которого схожи с патологией, локализованной только в пояснице.
- Нарушения чувствительности в области поражения. Они могут продолжаться от нескольких минут до нескольких часов. Чувствительность может повыситься, уменьшиться или исчезнуть. Возможно развитие парестезии — чувства покалывания и ползанья мурашек.
Остеохондроз поясничного отдела позвоночника, симптомы и лечение которого мы разберем в этой статье, — коварная болезнь. Начинается она с дискомфорта и легкой боли. Но они игнорируются, потому что быстро проходят после отдыха. С годами патология прогрессирует, ее признаки усиливаются. И только когда боль становится невыносимой, пациенты обращаются за медицинской помощью.
Степени поясничного остеохондроза
Развитие поясничного остеохондроза включает в себя 4 стадии:
- Первая стадия характеризуется смещением ядра межпозвоночного диска. Она сопровождается слабой тупой болью в пояснице, усиливающейся при движении. Возможно непродолжительное покалывание в области спины и ягодиц.
- На второй стадии разрушается фиброзное кольцо межпозвоночного диска, что приводит к сближению позвонков. Они сдавливают нервные окончания, что вызывает сильную боль во время ходьбы. Она может распространяться на ягодицы, бедро и голень. Если нагнуться назад, боль уступает жжению, иногда — чувству холода.
- На третьей стадии происходит полное разрушение фиброзных колец. Появляются протрузии (грыжи) — выпячивания межпозвоночных дисков в спинной мозг. Позвонки поясничного отдела деформируются. Боль ощущается постоянно, но в состоянии покоя она слабее.
- На последней стадии формируются остеофиты, разрушается хрящевая ткань позвоночника. Боль то утихает, то обостряется с новой силой. Движения тела становятся ограниченными.
Ранняя диагностика остеохондроза поясничного отдела, симптомы и лечение которого тесно взаимосвязаны, очень важна. Чем меньше проявляет себя патология, тем эффективнее она лечится. Поэтому посещать врача следует при появлении любых непонятных болей в спине и пояснице.
Возможные осложнения
Если на 1 и 2 степени развития поясничного остеохондроза лечение отсутствует, формируются межпозвоночные грыжи. Это свидетельствует о переходе заболевания на поздние стадии и грозит развитием таких осложнений, как:
- воспаление седалищного нерва;
- артроз (разрушение) межпозвоночных суставов;
- разрушение фиброзного кольца межпозвоночных дисков;
- сужение межпозвоночного канала;
- дисфункция спинного мозга в результате его сдавливания;
- синдром конского хвоста;
- грыжа Шморля;
- хромота и скованность движений.
Предупредить формирование грыж при поясничном остеохондрозе и других осложнений поможет грамотно подобранное лечение. Его назначают после диагностического исследования пациента. В противном случае болезнь продолжит прогрессировать, что может привести к развитию инвалидности.
Методы диагностики
При болях в пояснице следует обращаться к неврологу. Он выслушает жалобы, осмотрит и ощупает спину, расспросит об имеющихся заболеваниях. Дополнительно врач может назначить:
- Рентгенографию. Рентгеновский снимок позвоночного столба поможет оценить состояние межпозвоночных дисков и спинного мозга. При отсутствии видимых изменений диагностируется поясничный остеохондроз 1 степени.
- Компьютерную томографию (КТ). Назначают, если рентген показал изменения в поясничном отделе позвоночника. С его помощью можно оценить степень повреждения дисков, нервных окончаний и оболочки спинного мозга.
- Магнитно-резонансную томографию (МРТ). Она является альтернативой КТ, которая может быть назначена при наличии противопоказаний к рентгенологическому исследованию. Подходит для беременных и кормящих женщин.
Иногда компьютерную и магнитно-резонансную томографию проводят с внутривенным введением контраста. Так называют вещество, которое подсвечивает ткани изнутри. С его помощью можно получить снимки позвоночника максимального качества. КТ и МРТ с контрастированием проводят для исключения опухолей при нехарактерных для поясничного остеохондроза симптомах, и лечение в этом случае откладывается до окончательной постановки диагноза.
Лечение поясничного остеохондроза и его виды
Врач назначает лечение с учетом стадии развития патологии. Оно призвано устранять боль, купировать воспалительные процессы, восстанавливать обмен веществ и кровообращение в области поражения. При остеохондрозе поясничного отдела лечение также подразумевает принятие комплекса мер, направленных на укрепление поясницы, ног и ягодиц.
Большинство методов лечения являются консервативными. Они включают в себя медикаментозную терапию, физиотерапевтические процедуры и лечебную физкультуру, народные средства. При переходе на 3 степень лечение остеохондроза пояснично-крестцового отдела позвоночника консервативными методами не всегда приводит к нужному результату. В таком случае состояние пациента может облегчить проведение хирургической операции.
Лечение медикаментами
Лекарственная терапия эффективна на 1 и 2 стадии развития патологии. Но важно помнить, что подбор препаратов определяется вызванными поясничным остеохондрозом симптомами, и лечение медикаментами назначает строго врач. Нельзя просто прийти в аптеку и спросить средство от остеохондроза. Даже если его вам продадут, лечение эффективным не будет.
Пациенту могут быть показаны следующие группы препаратов:
- Анальгетики. Помогают избавиться от интенсивной непроходящей боли при остеохондрозе поясничного отдела. Могут применяться местно (мази, гели), приниматься внутрь (таблетки) или вводится внутримышечно с помощью шприца (растворы).
- Нестероидные противовоспалительные препараты. Обладают тройным действием: снижают температуру, снимают боль, уменьшают воспаление. Назначаются, если при поясничном остеохондрозе болит поясница, или воспален седалищный нерв. Для снятия боли местно используют гели, для борьбы с воспалением принимают таблетки или делают инъекции.
- Миорелаксанты. Так называют средства, снимающие болезненные спазмы мышц. Их принимают внутрь в виде таблеток или вводят внутримышечно в форме раствора.
- Хондропротекторы. Обеспечивают эффективное лечение поясничного остеохондроза медикаментами на ранних стадиях при условии прохождения его полного курса. Эта группа препаратов останавливает разрушение межпозвоночных дисков и регенерирует их.
Для восстановления внутрикостного обмена веществ пациенту дополнительно назначают витамины и витаминно-минеральные комплексы. Врач также может рекомендовать соблюдение диеты. Ее цель — не только уменьшение массы тела, но и обогащение организма белком, естественными витаминами и минералами.
Физиотерапия
При остеохондрозе поясничного отдела позвоночника лечения лекарствами недостаточно. Оно должно включать в себя также физиотерапевтические методы. Они снимают боль, расслабляют мышцы и восстанавливают местный метаболизм. Часто пациентам назначают следующие процедуры:
- лазеротерапию (воздействие на позвоночник лазером);
- магнитно-резонансную терапию (воздействие магнитным полем);
- дарсонвализацию (воздействие на область поражения высокочастотными импульсными токами);
- фонофорез (введение лекарственных растворов в глубокие слои кожи с помощью ультразвука).
Высокой эффективностью также обладает мануальная терапия. Массаж спины при поясничном остеохондрозе назначают после угасания боли. Он расслабляет мышцы, ускоряет кровообращение, а значит — и питание тканей. Полезно сочетать массаж с баней или сауной. Но разогревающие процедуры разрешены только в периоды ремиссии заболевания.
Лечебная физкультура
Гимнастика при поясничном остеохондрозе включает упражнения, направленные на укрепление мышечного корсета. Они также повышают подвижность позвоночника и усиливают кровообращение в его тканях. Это останавливает дегенеративные процессы и улучшает состояние пациента.
Базовый комплекс ЛФК включает в себя 5 упражнений:
- Скручивания. Укрепляют мышцы живота. Лягте на спину, согните колени и скрестите руки за головой. Затем сделайте вдох и, выдыхая, приподнимите торс так, будто бы вы хотите грудью коснуться лобка. Поясница при этом должна оставаться прижатой к полу.
- Упражнение «Кошка». Расслабляет мышцы спины, разгружает позвоночник. Встаньте на карачки (на колени, опираясь ладонями о пол). Поднимите голову и согните спину так, как делает кошка, когда она видит опасность. Затем опустите голову и выгните спину, как это делает кошка, когда она просыпается.
- Повороты лежа. Укрепляет косые мышцы живота и бедра. Лягте на спину, скрестите руки за головой, согните ноги в коленях и прижмите их друг к другу. Не разъединяя ног, сначала поверните их направо, коснитесь ими пола, вернитесь в исходное положение и то же самое проделайте с левой стороной. Торс должен оставаться неподвижным.
- Ягодичный мостик. Укрепляет мышцы ягодиц, предотвращает искривление позвоночника и сглаживание его изгибов. Лягте на пол, руки расположите вдоль тела, согните ноги в коленях. Приподнимите таз и задержитесь в таком положении на 5 секунд.
- Упражнение на растяжку поясницы и ног. Сядьте на пол, вытяните перед собой ноги, раздвиньте примерно на ширину плеч. Сначала наклонитесь к одной ноги, потяните ее руками за носок, почувствуйте, как тянутся мышцы. Продержитесь 20–30 секунд. Теперь то же самое проделайте со второй ногой.
Начинать следует с минимального количества повторов упражнений, постепенно доводя их до максимума (3 подхода по 10–20 раз). Выполнять их следует каждый день. Это отнимает не дольше 10–15 минут, но помогает предотвратить рецидив остеохондроза.
Внимание! Гимнастика противопоказана при острой боли в пояснице.
Народная медицина
Дома лечение поясничного остеохондроза можно проводить народными средствами. Они не заменят собой медикаментозную терапию, но станут для нее хорошим дополнением. В таблице ниже приведем несколько наиболее эффективных рецептов народной медицины против поясничных болей.
Вскипятить в кастрюле воду так, чтобы из нее шел сильный пар. Подержать на пару листья лопуха в течение 10 минут.
| Средство | Действие | Приготовление | Применение |
|---|---|---|---|
| Настойка на основе адамового корня | Согревающее, обезболивающее. | Натереть на мелкой терке 200 г корня, положить в банку и залить 0,5 л водки. Поставить в темное место и настоять 5 суток. | Втереть настойку в поясницу, поверх надеть шерстяной пояс или повязать теплый платок. |
| Компресс из листьев лопуха. | Обезболивающее. | Вскипятить в кастрюле воду так, чтобы из нее шел сильный пар. Подержать на пару листья лопуха в течение 10 минут. | Приложить листья к месту локализации боли. Покрыть полиэтиленовой пленкой и укутаться. Держать 1–2 часа. |
| Хвойная ванна | Согревающее, расслабляющее, обезболивающее. | Налить горячую ванну, положить в воду несколько еловых или сосновых веток. Добавить 10 капель эфирного масла любого хвойного дерева (кедра, сосны, лиственницы, можжевельника). | Принять ванну продолжительностью 10–15 минут. Затем обтереться насухо и укутаться. |
| Травяной отвар | Витаминное, противовоспалительное, нормализующее обмен веществ. | В кастрюлю положить по 10 г брусничного листа, хмельных шишек, травы чабреца и сабельника. Залить 500 мл воды, поставить на плиту и довести до кипения. Выключить огонь. Накрыть крышкой и дать настояться 1 час. Процедить. | Принимать по 1/4 ст. после еды трижды в сутки. Курс лечения — 1 месяц. Максимальная продолжительность — 6 месяцев. |
| Мазь с лидокаином | Обезболивающее. | Растопить и остудить 200 г смальца, добавить 75 г пчелиного воска, 30 г корня алтея, измельченного до порошкового состояния. Влить в смесь 1 ампулу лидокаина, все перемешать до однородности. | Втирать в больные места по мере необходимости. Хранить не дольше 6–7 недель. |
Внимание! Возможность применения рецептов нетрадиционной медицины зависит от того, какие у поясничного остеохондроза симптомы, и лечение в домашних условиях народными средствами должно строго контролироваться врачом.
Хирургическое лечение поясничного остеохондроза
Оперативное вмешательство является радикальным методом. Поэтому к нему прибегают только при развитии осложнений или в случае, когда консервативные способы не дали необходимого результата. Обычно к этому времени болезнь достигает 3 или 4 стадии развития.
При пояснично-крестцовом остеохондрозе лечение оперативным методом обычно подразумевает под собой проведение дискэктомии — удаления разрушившегося межпозвоночного диска. Реже удаляют целый позвонок, сдавливающий нервные волокна. Вместо дисков и позвонков в позвоночник вставляются искусственные протезы или фрагменты, полученные из гребня подвздошной кости пациента. Чтобы предотвратить смещение позвонков и прогрессирование болезни, их обездвиживают. Для этого позвоночный столб укрепляют металлическими пластинами и болтами.
Операцию проводят под местной анестезией через разрез длиной в 3—5 см. Чтобы получить доступ к позвоночнику, ткани раздвигаются специальным инструментом. От введения анестезии до ушивания раны проходит от 1,5 до 2 часов.
Внимание! Современные технологии позволяют проводить операции с применением эндоскопа — длинного и гибкого инструмента, вводимого внутрь через разрез длиной около 1 см.
Профилактика поясничного остеохондроза
Чтобы сохранить здоровье опорно-двигательного аппарата, нужно принимать профилактические меры. Они снизят риск развития остеохондроза. А если патологические изменения в позвоночнике уже начались, они помогут предотвратить дальнейшее их развитие.
Профилактические советы:
- Если у вас сидячая работа, подкладывайте под поясницу валик или специальную ортопедическую подушку.
- Одевайтесь по погоде и не допускайте переохлаждения спины и поясницы.
- Занимайтесь гимнастикой, бегом или другим легким видом спорта.
- Почувствовав дискомфорт или боль в пояснице, немедленно обратитесь к врачу.
- Откажитесь от вредных привычек и правильно питайтесь.
- Сидите на жестких стульях со спинкой. Мягкая мебель не поддерживает корпус тела, поэтому всю нагрузку на себя приходится брать позвоночнику.
- Идеальная высота стула равна длине голени. Тогда при сидении ноги будут упираться в пол. Если рост маленький, можно поставить под ноги подставку.
- Идеальная глубина сидения составляет 2/3 от длины бедра. Можно меньше, но не более.
- Под рабочим столом ногам должно быть просторно.
- Сидите так, чтобы спина опиралась на спинку стула.
- При сидении не наклоняйте голову или корпус — сохраняйте их прямыми.
- Чтобы не наклонять голову при чтении, используйте пюпитр.
- После многочасового вождения выполните ряд гимнастических упражнений.
- Меняйте позу каждые 10–15 минут, опираясь сначала на одну, потом на другую ногу.
- Если можете подвигаться на месте — сделайте это.
- Каждый час выполняйте несколько наклонов назад с поднятыми руками. Во время наклона делайте глубокий вдох. Это упражнение расслабляет спину и пояс, а также затылок и шею.
- Если вы работаете стоя (гладите белье, готовите), под одну ногу ставьте скамеечку. Ее высота должна быть равна высоте одной ступени.
- Чтобы не наклоняться во время домашней уборки, удлините шланг пылесоса, выдвинув дополнительную трубу. А для мытья полов используйте швабру. Можно мыть полы, ползая на коленях, но, не наклонившись из положения стоя.
- Спите на жестком ортопедическом матрасе.
- Вместо матраса подойдет толстый твердый щит (фанерная плита), покрытый сверху поролоном толщиной до 8 см. Сверху постелите шерстяное одеяло и простыню.
- Если болят ноги, положите под колени полотенце, свернутое в валик.
- Если любите спать на животе, подкладывайте под него тонкую подушку.
- Если любите спать на боку, одну ногу положите на другую, а руки — под голову.
- Равномерно распределяйте нагрузку на обе руки. Частое ношение тяжестей в одной и той же руке приводит к искривлению позвоночника.
- Если у вас уже диагностирован остеохондроз, не носите предметы, которые весят больше 15 кг. Для их перемещения лучше использовать сумку с колесиками или тележку.
- Если нужно поднять и перенести один тяжелый предмет, сначала присядьте на корточки, удерживая спину прямо. Затем возьмите в руки тяжесть, поднимитесь на ноги и несите ее, прижав к животу. Чтобы опустить тяжелый предмет, тоже нужно присесть на корточки.
- Кушайте 3–4 раза в день.
- Обогатите рацион белком: рыбой, нежирным мясом, бобовыми, творогом.
- Ограничьте потребление сладостей, выпечки, жирных продуктов питания.
- Включите в рацион больше овощей и фруктов.
- Потребляйте продукты, богатые кальцием и фосфором (сыр, кисломолочные продукты, рыба).
- Не переедайте — избыток калорий откладывается в виде жиров, что приводит к образованию лишнего веса.

Лечение поясничного остеохондроза в «Ружанском»
«Ружанский» — санаторий в Брестской области Республики Беларусь. Он построен посреди хвойного леса на берегу живописного озера Паперня с кристально чистой водой. Ближайший населенный пункт — поселок Ружаны — находится в 6 км от «Ружанского». Такое расположение позволяет гостям дышать чистейшим воздухом, который способствует быстрому восстановлению сил и здоровья. Поэтому сюда приезжают люди из Польши, России и Беларуси, чтобы справиться с остеохондрозом и другими заболеваниями.
Преимущества санатория «Ружанский»:
- Расположение в экологически чистом и живописном уголке природы.
- Просторные и комфортабельные номера: одноместные, двухместные, семейные.
- Эффективные методы терапии: массаж, сауна, лечение пиявками и пчелами. Позволяют нормализовать местное кровообращение и обмен веществ.
- Лечение остеохондроза вытяжением позвоночного столба в воде. При вытягивании позвоночника увеличивается расстояние между позвонками. В результате высвобождаются зажатые корешки спинного мозга, и боль утихает.
- Оснащение инновационным оборудованием: реабилитационная СПА капсула, массажные кресла и аппараты, душевые кабины, соляные пещеры-галогенераторы. Способствуют регенерации хрящевой ткани, стимулируют кровообращение.
- Простор для развлечений и релакса: СПА процедуры, бассейн, аквапарк.
- Пятиразовое питание для взрослых и шестиразовое питание для детей.
- Масса положительных отзывов о лечении поясничного остеохондроза.
Хотите победить заболевание и вывести его на стадию ремиссии? Забронируйте путевку на санаторно-курортное лечение в «Ружанском». Для этого нажмите на кнопку «Онлайн-бронирование» и заполните открывшуюся форму. Есть вопросы? Позвоните нам или оставьте сообщение — мы ответим вам в ближайшее время.
Остеохондроз поясничного отдела – нередкое заболевание опорно-двигательного аппарата. Оно характеризуется развитием дегенеративно-дистрофических процессов суставной и костной ткани. Поясничный остеохондроз подразумевает, что поражение тканей произошло именно в области поясницы и крестца, поэтому пациент будет испытывать соответствующие симптомы. Остеохондроз пояснично-крестцового отдела позвоночника доставляет человеку значительный дискомфорт. Он негативно отражается на состоянии не только спины, а и нижних конечностей. О том, как лечить остеохондроз поясничного отдела, необходимо уточнять у специалиста – невролога или травматолога. Не следует лечить самостоятельно или по совету родственников и друзей это сложного заболевания. Самолечение может только усугубить процесс и нанести еще больший вред позвоночнику.
В Москве качественное лечение остеохондроза проводят в Юсуповской больнице. Здесь работают лучшие специалисты Москвы, которые специализируются на устранении данной проблемы.
Остеохондроз поясничного отдела позвоночника: причины
Остеохондроз пояснично-крестцового отдела принято считать болезнью людей старшего возраста. Тем не менее, в последнее время пояснично-крестцовый остеохондроз все чаще диагностируют у молодых людей (в 25-30 лет). Это связано с тем, что многие молодые люди ведут малоподвижный образ жизни и проводят много времени за компьютером. Дополнительным фактором являются постоянные стрессы, которые испытывает молодой человек в современном мире. В совокупности с нерациональным питанием, преобладанием фастфуда, это приводит к ухудшению состояния не только позвоночника, но и всего организма.
Поясничный остеохондроз позвоночника – это разновидность патологии, которая локализуется в поясничном отделе. Это один из наиболее распространенных видов остеохондроза. Досконально неизвестны точные причины развития заболевание, однако существуют провоцирующие факторы, наличие которых значительно увеличивает вероятность развития остеохондроза. К ним относятся:
- сидячая работа;
- искривление осанки;
- малоподвижный образ жизни;
- чрезмерные нагрузки на позвоночник (профессиональный спорт, регулярное поднятие тяжестей, тяжелый физический труд);
- избыточный вес;
- травмы спины;
- возраст (с годами ткани позвоночника подвергаются естественным процессам старения и истончения);
- воспалительные заболевания в суставах (артрит, артроз, сколиоз и др.);
- заболевания, сопровождающиеся нарушением обменных процессов;
- нездоровый образ жизни;
- наследственная предрасположенность.
Остеохондроз поясничного отдела позвоночника: симптомы
На ранней стадии достаточно сложно выявить пояснично-крестцовый остеохондроз. Симптомы и лечение заболевания будут зависеть от степени поражения тканей позвоночника. Признаки остеохондроза поясничного отдела позвоночника проявляются постепенно, начиная с незначительного дискомфорта и, в запущенных случаях, появления острой боли. Откладывать лечение поясничного остеохондроза нельзя. С развитием заболевания симптомы будут только усиливаться, причиняя человеку больший дискомфорт. В тяжелом остром периоде человеку больно даже приподниматься, поэтому необходимо сразу лечить поясничный остеохондроз. Симптомы заболевания выделяют следующие:
- боли при остеохондрозе поясничного отдела являются наиболее ярким признаком патологии. Они могут нарастать постепенно, усиливаясь во время движений (наклонов или поднятия тяжести). По мере прогрессирования заболевания интенсивность болей будет нарастать, а во время приступа острого остеохондроза быть невыносимой;
- нарушение подвижность поясничного отдела. Патологические процессы в позвоночнике отражаются на возможности совершать любые движения данным отделом: человеку трудно наклоняться, поворачиваться в стороны, сидеть с ровной спиной;
- нарушение работы нижних конечностей. Происходит нарушение походки, в ногах возникает онемение, покалывание, ощущение «мурашек», мышечная слабость;
- отмечается бледность кожных покровов, что связано с нарушением кровоснабжения пораженной области;
- половая дисфункция (возможна в тяжелых случаях).
Остеохондроз пояснично-крестцового отдела позвоночника: симптомы и степени
Выделяют четыре степени, по которым развивается поясничный остеохондроз. Симптомы и лечение напрямую зависят от степеней остеохондроза: интенсивность проявлений заболевания увеличивается с прогрессированием дистрофического процесса, что важно учитывать при составлении курса терапии.
Межпозвоночный остеохондроз поясничного отдела классифицируют следующим образом:
- остеохондроз 1 степени поясничного отдела проявляется незначительными дискомфортными ощущениями в области поясницы. Они могут возникать после сильных физических нагрузок или длинного рабочего дня. Человек может ощущать боль в спине или области ягодицы, а также покалывание в пояснице;
- остеохондроз 2 степени поясничного отдела ощущается более выражено. При 2 степени начинается разрушение фиброзного кольца межпозвоночного диска. Расстояние между позвонками сужается или растягивается, а межпозвоночный диск начинает выходить за пределы позвонков. Происходит сдавливание нервных корешков позвоночника, что выражается в значительной боли в пояснице, которая отражается в область ягодицы, бедра и голени. Человек также может ощущать чувство жжения или холода в области поясницы;
- остеохондроз 3 степени поясничного отдела характеризуется окончательным разрушением фиброзного кольца. Содержимое межпозвоночного диска выходит наружу – формируется грыжа. Нервные корешки сдавливаются сильнее, возникает воспалительный процесс, чему сопутствует сильная постоянная боль в области поясницы;
- остеохондроз 4 степени поясничного отдела сопровождается полной атрофией хряща и патологическим разрастанием позвонков. Это является компенсаторной реакций организма на нарушение межпозвоночного диска. На этом этапе боль обычно уходит, однако, данный показатель не говорит об улучшении состояния. Разрастание позвонков значительно ухудшает подвижность позвоночника и может приводить к инвалидизации.
Остеохондроз поясничного отдела: симптомы и лечение обострения
Обострение остеохондроза поясничного отдела может быть спровоцировано резким движение, поднятием тяжести, переохлаждением. Острые боли при поясничном остеохондрозе могут нарастать постепенно или появиться внезапно. Чаще всего обострение поясничного остеохондроза сопровождается острой сильной болью. Во время приступа происходит спазм мышц в поясничном и грудном отделах позвоночника, который препятствует движению спины для предотвращения усиления болевого синдрома. Боль в остром периоде распространяется на область ягодиц и ногу, которые сообщаются нервными волокнами с пораженным участком позвоночника. Человек вынужден принять определенную позу и не менять ее (обычно это горизонтальное положение с согнутой больной ногой). Даже незначительные движения, такие как кашель, могут причинять новый приступ болей.
Обострение остеохондроза поясничного отдела, лечение которого необходимо начинать незамедлительно, может длиться несколько дней или недель (в зависимости от того, на сколько быстро была начата адекватная терапия). В Юсуповской больнице лечение острого остеохондроза выполняют сразу после обращения пациента. Приемное отделение больницы работает круглосуточно, поэтому пациент может получить помощь в любое время. Для снятия острой боли выполняются блокады – введение анальгетика в зону поражения, что способствует значительному улучшению состояния. После устранения острого периода приступают к основному курсу лечения.
Остеохондроз поясничного отдела: симптомы и диагностика
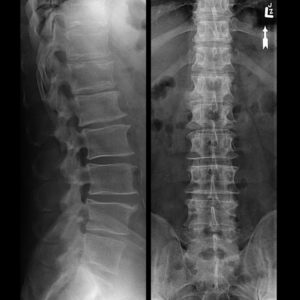
Лечение пояснично-крестцового остеохондроза начинают с диагностики. Необходимо выяснить истинно ли это остеохондроз, и каков масштаб поражения тканей. Остеохондроз поясницы выявляют с помощью рентгенографии. На снимке будет хорошо видно состояние межпозвоночного диска и позвонков. Врач уточняет локализацию поражения и оценивает степень развития заболевания. При необходимости может быть дополнительно назначено МРТ или КТ для уточнения деталей.
Диагностика остеохондроза проводится в диагностическом центре Юсуповской больницы, который имеет все необходимое для точной постановки диагноза. Опытный персонал использует современное оборудование, что позволяет максимально быстро и правильно выявлять недуг больного. От результатов диагностики будет зависеть то, как лечить поясничный остеохондроз будут неврологи и физиотерапевты.
Поясничный остеохондроз: симптомы и лечение медикаментами
После постановки диагноза каждого пациента интересует вопрос «Как вылечить остеохондроз поясничного отдела?». Лечение остеохондроза пояснично-крестцового отдела будет комплексным и состоять из медикаментозной и физиотерапии. В Юсуповской больнице каждая составляющая лечения определяется соответствующим специалистом исходя из индивидуальных особенностей пациента. Симптомы и признаки остеохондроза пояснично-крестцового отдела позвоночника позволяют подобрать наиболее оптимальную терапию, которая будет максимально эффективна.
Медикаментозное лечение поясничного остеохондроза включает несколько разновидностей препаратов, каждый из которых выполняет свою функцию:
- нестероидные противовоспалительные средства: устраняют боль и воспаление;
- болеутоляющие средства: снимают сильную боль, с которой не справляется предыдущая группа препаратов;
- миорелаксанты: снимают мышечный спазм;
- хондропротекторы: останавливают дегенеративный процесс, способствуют регенерации тканей позвоночника;
- витаминные комплексы: нормализуют нервную проводимость, улучшают защитные свойства организма.
Все медикаменты, их дозировка и продолжительность приема определяются строго лечащим врачом.
Остеохондроз поясничного отдела позвоночника: лечение методами физиотерапии
Лечение остеохондроза поясничного отдела включает прохождение курса физиотерапии. Это также важная составляющая лечения, как и медикаментозная терапия. Некоторых пациентов интересует, как лечить остеохондроз поясничного отдела позвоночника без физиотерапии. Однако, с применением только лекарств устранить заболевание не удастся. Медикаменты притупят боль, которая все равно вернется и достаточно быстро.
В Юсуповской больнице физиотерапия остеохондроза проводится в отделении реабилитации квалифицированными специалистами. Пациенту назначают курс реабилитации с учетом его возможностей и потребностей. Физиотерапия включает:
- массаж при остеохондрозе поясничного отдела;
- растяжение позвоночника;
- лечебную физкультуру;
- рефлексотерапию (иглоукалывание);
- аппаратные методы воздействия (электрофорез, амплипульс, фонофорез и др.).
Только применяя комплексное лечение можно вылечить остеохондроз. Боль в пояснице обычно проходит через несколько дней после начала терапии (в зависимости от степени заболевания). Однако, это не повод останавливать курс лечения. Для достижения лучшего результата и исключения быстрого рецидива патологии необходимо пройти полный курс, который составляется специалистами. Используя эффективные методы лечения, врачи Юсуповской больницы добиваются значительного улучшения состояния пациента, что позволяет ему вернуться к полноценной жизни.
Записаться на прием к неврологам, реабилитологам, физиотерапевтам и другим специалистам клиники, уточнить информацию о работе диагностического центра и другой интересующий вопрос можно по телефону Юсуповской больницы.
Этот материал предназначен для людей без медицинского образования, которые хотят знать об остеохондрозе больше, чем написано в популярных изданиях и на сайтах частных клиник. Врачам разных специальностей пациенты задают такие вопросы, которые характеризуют полное непонимание темы остеохондроза. Примерами таких вопросов могут считаться: «почему у меня болит остеохондроз», «обнаружен врожденный остеохондроз, что делать»? Пожалуй, апофеозом такой неграмотности может считаться довольно часто встречающийся вопрос: «доктор, у меня начальные признаки хондроза, насколько это страшно»? Это статья призвана структурировать материал об остеохондрозе, его причинах, проявлениях, методов диагностики, лечения и профилактики, и ответить на самые частые вопросы. Поскольку в отношении остеохондроза все мы без исключения, являемся пациентами, то эта статья будет полезна всем.
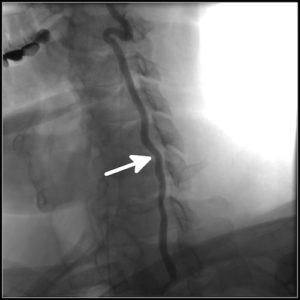
Остеохондроз на рентгеге
Как устроен межпозвонковый диск?
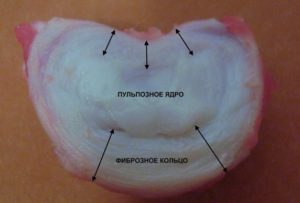
Каждый межпозвонковый диск состоит из двух различных отделов:
- наружное фиброзное кольцо, состоящее из плотных волокон, охватывающих диск снаружи по периметру;
- внутренний эластичный компонент — студенистое ядро.
Волокна фиброзного кольца очень плотные, эластичные. С годами эластичность теряется, и 60 годам фиброзное кольцо становится ригидным. Между поверхностью каждого вышележащего и нижележащего позвонка и непосредственно диском находятся так называемые замыкательные пластинки, то есть пограничные зоны между позвонком и диском. За счёт этих замыкательных пластинок растут позвонки высоту, и через них же диффузно происходит питание студенистого ядра и тканей межпозвонкового диска методом диффузии, поскольку хрящ диска не кровоснабжается и не иннервируется.
Межпозвонковый диск на фото.
Здоровые межпозвонковые диски у молодого человека способно к высокой скорости обмена веществ. Если ввести в нормальный диск контраст, то через 20 минут он уже из него исчезает.
Студенистое ядро обновляется из внутренних слоев фиброзного кольца, упругость внутренних частей диска выше, чем наружных. Ещё студенистое ядро называется пульпозным ядром, или пульпозным комплексом. Если межпозвонковый диск здоров, имеет хорошую эластичность и плотно прилежит к смежным позвонкам, то давление на диск всегда будет равномерным. Пульпозное ядро способно к передаче вертикальной нагрузки в радиальном направлении.
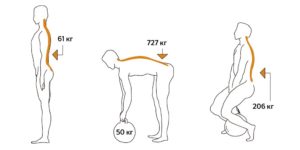
Если человек лежит, то внутри межпозвонкового диска давление будет примерно 3 кг/см2 за счёт всасывающей отрицательной силы. Забегая вперед, скажем, что именно это давление и уменьшается при лечебном вытяжении позвоночника, или проведении тракционной терапии. Если человек сидит, то на межпозвонковый диск повышение давления составляет до 8-10 кг/см2, и даже превышает давление в стоящем положении. Именно поэтому так вредно долго сидеть.
В отличие от наружного фиброзного кольца, внутреннее пульпозное ядро содержит гиалуроновую кислоту, и способно в высокой степени связывать воду. Именно вода и является главным гидростатическим компонентом амортизации, но количество воды постепенно уменьшается с возрастом. Если у новорождённого внутренние структуры диска содержат 88-90% воды, то в пожилом возрасте вода уходит, ее количество может снижаться до 70% и ниже, соответственно, уменьшается и влагоудерживающая способность ядра, и амортизация. Диск становится тоньше за счет «планового, возростного высыхания». Юноша утром, после ночного отдыха, после точного измерения роста может быть на 1-2 см выше, чем вечером. У пожилого человека такого феномена не наблюдается. Такое повышение роста обязано повышению упругости и возвращению нормальной толщины межпозвонковых дисков во время отдыха, когда на них нет особой нагрузки, и они интенсивно питаются.
Исследования показали, что у взрослого человека высота каждого межпозвонкового диска равна примерно:
- 25% высоты прилежащих позвонков в шейном отделе;
- 20% в грудном;
- 33% в поясничном.
То есть, в поясничном отделе толщина дисков наибольшая, в связи с наибольшей нагрузкой. Лабораторные исследования показали, что отдельно взятый здоровый диск у молодого человека может выдерживать статическую нагрузку на сжатие до 2,5 тонн. В возрасте 70 лет этот показатель уменьшается до 110 кг! То есть, «пожилой и высохший диск» в 22 раза хуже справляется с передачей нагрузки в стороны и с удержанием возросшего давления в пределах кольца.
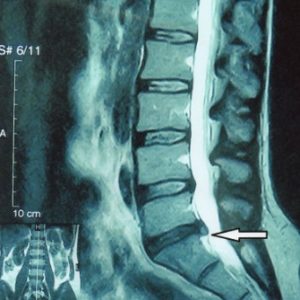
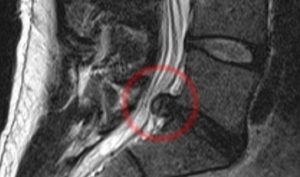
Выпячивание диска на срезе МРТ.
Почему так произошло? С течением времени постепенно изнашивается и фиброзное кольцо. Оно уже не может растягиваться, а только лишь выпячивается наружу, за пределы диска, или рвется. Ядро перестает передавать и трансформировать вертикальную нагрузку в радиальную. Внутри дисков с возрастом постепенно накапливаются напряжения, изменяется их структура. Если все эти процессы, взятые в отдельном диске, перенести на весь позвоночный столб, то мы и получаем состояние, именуемым в клинике остеохондрозом. Теперь можно приступить к определению.
Что такое остеохондроз?
Название болезни страшит, когда она непонятно. Медицинские суффикс «-оз» означает разрастание, или увеличение какой-то ткани: гиалиноз, фиброз. Примером может быть цирроз печени, когда соединительная ткань разрастается, а функциональная ткань, гепатоциты, уменьшается в объеме. Может быть накопление патологического белка, или амилоида, которого в норме быть не должно. Тогда это болезнь накопления будет называться амилоидоз. Может быть значительное увеличение печени вследствие жирового перерождения, которая носит название жировой гепатоз.
Что же, получается, что при межпозвонковом остеохондрозе в объеме увеличивается хрящевая ткань межпозвонковых дисков, ведь «хондрос, χόνδρο» в переводе с греческого на русский язык означает «хрящ»? Нет, хондроз, или, точнее, остеохондроз не является болезнью накопления. Никакого истинного разрастания хрящевой ткани при этом не возникает, речь идет только об изменении конфигурации межпозвонковых хрящевых дисков под влиянием многолетних физических нагрузок, и мы выше рассмотрели, что происходит в каждом отдельном диске. Термин «остеохондроз» внедрен в клиническую литературу A.Гильдербрандтом в 1933 году.
Как биомеханика обезвоженного диска изменяет его форму? В результате чрезмерной нагрузки их наружные края вспучиваются, разрываются, и образуются протрузии, а потом – и межпозвонковые грыжи, или хрящевые узлы, которые выпирают за пределы нормального контура диска. Именно поэтому хондроз и назван хондрозом, поскольку хрящевые узлы — грыжи — возникают там, где хряща не должно быть, за внешним контуром здорового диска.
Края позвонков, которые являются смежными по отношению к диску, также гипертрофируются, образуются клювовидные возраста, или остеофиты. Поэтому такое взаимное нарушение конфигурации хрящевой и костной ткани и называется в комплексе остеохондрозом.
Остеохондроз относится к дистрофически-дегенеративным процессам, и является частью обычного, нормального старения межпозвонковых дисков. Никого из нас не удивляет, что лицо 20-летней девушки будет немного отличаться от её же лица в возрасте 70 лет, но почему-то все считают, что позвоночник, его межпозвонковые диски, не претерпевают таких же выраженных временных изменений. Дистрофия—это нарушение питания, а дегенерация—это последующее за длительным периодом дистрофии нарушение структуры межпозвонковых дисков.
Если остеохондроз норма, то почему его «лечат»?
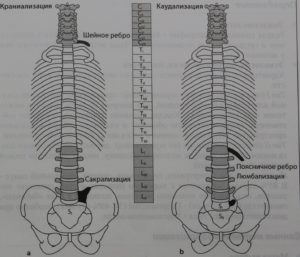
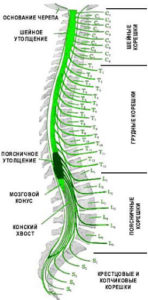
Всего в организме человека насчитывается 7 шейных, 12 грудных, и 5 поясничных позвонков, и между каждым из них находится межпозвонковый диск. Выше первого шейного позвонка, или атланта, межпозвонкового диска нет, точно так же, как иногда может не быть самого нижнего диска, между пятым поясничным позвонком и крестцовой костью. Такое состояние называется сращиванием, сакрализацией LV, или последнего поясничного позвонка.
Все диски имеют различную форму, массу и конфигурацию, они имеют разную степень подвижности, Но все они не постепенно, в течение многолетних нагрузок стареют, происходит нормальный износ хрящевой ткани, снижение высоты всех межпозвонковых дисков, и основным процессом, как было описано выше, является обезвоживание.
Поскольку хрящи не кровоснабжаются, и получают питание диффузно, из синовиальной жидкости, то хрящи и не иннервируются. Нервы пролегают в надкостнице, а сам хрящ абсолютно не чувствителен к боли. Поэтому «плановый» остеохондроз, как равномерное, возрастное и безопасное сужение высоты межпозвонковых дисков во всех отделах позвоночника болеть не может. Нервов в дисках нет.
Но в том случае, если в каком-либо отделе позвоночника возникает разрушение диска, образуется его выпячивание за свою анатомическую границу, или разрыв его наружных кольцевидных слоёв, то тогда возникает протрузия или грыжа. И вот в этом случае этот хрящевой узел, может раздражать прилежащие связки, мышцы, возникнет отёк. А если в процесс вовлечены близлежащие сегментарные нервные корешки, то и возникает специфическая симптоматика, от которой и страдают пациенты с осложненными формами остеохондроза. Именно по поводу осложнения остеохондроза (а не самого остеохондроза) и существуют многочисленные схемы лечения.
Стеноз.
Еще раз подчеркнем, что остеохондроз является совершенно нормально процессом старения межпозвонковых дисков. Если он протекает с сохранением хорошей физической формы пациента, и без влияния факторов риска, не сопровождается осложнениями, то такой остеохондроз некогда болеть не будет, поскольку не будет морфологического субстрата для возникновения болевого синдрома.
Рентгенологические признаки остеохондроза можно обнаружить практически у любого пациента старше 20- летнего возраста, ведь он 17 лет уже полностью передвигается только на двух ногах, в вертикальном положении. Этого вполне достаточно чтобы появились первые, пока деликатные признаки остеохондроза.
Именно поэтому сам остеохондроз не рекомендуется считать заболеванием, а только лишь его осложнения. Считать остеохондроз без осложнений болезнью, — то же самое, что считать процесс жизни, ведущий к старению, — болезнью. По каким же причинам возникает сам остеохондроз, его осложнения, и какие факторы риска повышают вероятность возникновения жалоб и ухудшают качество жизни?
Причины остеохондроза и его осложнений
Главной причиной неосложненного, физиологического остеохондроза можно считать способ передвижения человека: это прямохождение. Человек является единственным биологическим видом на земле, который передвигается на двух ногах из всех млекопитающих, и это единственный способ передвижения. Бичом человечества стал остеохондроз, но зато мы освободили руки и создали цивилизацию. Благодаря прямохождению (и остеохондрозу) мы создали не только колесо, алфавит и овладели огнём, но и вы можете сидя дома в тепле, читать эту статью на экране компьютера.
Ближайшие родственники человека, высшие приматы, — шимпанзе и гориллы, иногда поднимаются на две ноги, но этот способ передвижения для них вспомогательный, и чаще всего они всё-таки перемещаются на четырех лапах. Для того чтобы остеохондроз исчез, как интенсивное старение межпозвонковых дисков, человеку необходимо изменить способ передвижения, и снять постоянную вертикальную нагрузку с позвоночного столба. Остеохондроза нет у дельфинов, касаток и китов, его нет у собак, коров, и тигров. У них позвоночник не принимает на себя длительные статические и ударные вертикальные нагрузки, поскольку он находится в горизонтальном состоянии. Если человечество уйдёт в море, как Ихтиандр, и естественным способом передвижения будет плавание с аквалангом, то остеохондроз будет побежден.
Прямохождение заставило эволюционировать опорно-двигательный аппарат человека в направление защиты черепной коробки и мозга от ударных нагрузок. Но диски — эластичные прокладки между позвонками — не единственный способ защиты. У человека есть пружинящий свод стопы, хрящи коленных суставов, физиологические изгибы позвоночника: два лордоза и два кифоза. Всё это позволяет даже во время бега «не стряхнуть» головной мозг.
Факторы риска
Но врачей интересуют те факторы риска, которые можно модифицировать, и избежать осложнений остеохондроза, которые и вызывают боли, дискомфорт, ограничение подвижности и уменьшения качества жизни. Рассмотрим эти факторы риска, которые так часто игнорируют врачи, особенно частных медицинских центров. Ведь гораздо выгоднее постоянно лечить человека, чем указать ему на причину проблемы, решить ее, и потерять пациента. Вот они:
- наличие продольного и поперечного плоскостопия. Плоскостопие приводит к тому, что свод стопы перестает пружинить, и удар передается наверх, на позвоночный столб без смягчения. Межпозвонковые диски испытывают значительные нагрузки, и быстро разрушаются;
- избыток веса и ожирение — не нуждается в комментариях;
- неправильный подъём и перенос тяжестей, с неравномерным давлением на межпозвонковые диски. Например, если взвалить и нести мешок картошки на одном плече, то интенсивная нагрузка будет приходиться на один край дисков, и она может быть чрезмерной;
- гиподинамия, и «сидячий образ» жизни. Выше сказано, что именно во время сидения возникает максимальное давление на диски, поскольку человек никогда не сидит прямо, а всегда «слегка» изгибается;
- хронические травмы, поскальзывание на льду, интенсивные занятия тяжёлой атлетикой, контактные виды единоборств, тяжелые шапки, удары головой о низкие потолки, тяжёлая одежда, ношение тяжелых сумок в руках.
Выше были перечислены в те факторы риска, которые могут коснуться каждого человека. Мы сознательно здесь не перечисляем заболевания — дисплазии соединительной ткани, сколиотическую деформацию, которая изменяет биомеханику движения, болезнь Пертеса, и другие состояния, которые усугубляют и ухудшают течение физиологического остеохондроза, и приводят к осложнениям. Эти пациенты лечатся у ортопеда. Какими же общими симптомами проявляется осложненный остеохондроз, по поводу которого пациенты обращаются к врачам?
Общие симптомы
Симптомы, которые будут описаны ниже, существуют вне локализации. Это общие признаки, и они могут существовать в любом месте. Это боль, двигательные расстройства и чувствительные нарушения. Встречаются и вегетативно-трофические нарушения, или специфические симптомы, например, расстройства мочеиспускания, но значительно реже. Рассмотрим подробнее эти признаки.
Боли: мышечные и корешковые
Боль может быть двух видов: корешковая и мышечная. Корешковая боль связана с компрессией, или прижатием протрузии или грыжи межпозвонкового диска соответствующего корешка на этом уровне. Каждый нервный корешок состоит из двух порций: чувствительной и двигательной.
В зависимости от того, куда именно направлена грыжа, и какая порция корешка подверглось компрессии, могут быть или чувствительные, или двигательные расстройства. Иногда встречаются сразу и те, и другие нарушения, выраженные с различной степенью. Боль тоже относится к чувствительным расстройствам, поскольку боль является особым, специфическим чувством.
Корешковая боль: компрессионная радикулопатия
Корешковая боль многим знакома, Её называют «невралгией». Отекший нервный корешок бурно реагирует на любое сотрясение, и боль очень резкая, похожая на удар электрического тока. Она стреляет или в руку (из шеи), или в ногу (из поясницы). Такой резкий, болезненный импульс называется прострелом: в пояснице это люмбаго, в шее — это цервикаго, более редкий термин. Такая корешковая боль требует вынужденной, противоболевой, или анталгической позы. Корешковая боль моментально возникает при кашле, чихании, плаче, смехе, натуживании. Любое сотрясение отекшего нервного корешка вызывает усиление боли.
Мышечная боль: миофасциально-тоническая
Но межпозвонковая грыжа или дефект диска может не сдавливать нервный корешок, а при движении травмировать близко расположенные связки, фасции, и глубокие мышцы спины. В таком случае боль будет носить вторичный, ноющий, постоянный характер, возникать скованность в спине, и такая боль носит название миофасциальной. Источником этой боли уже будет не нервная ткань, а мышцы. Мышца может отвечать на любой раздражитель только лишь одним образом: сокращением. И если раздражитель будет длительным, то сокращение мышцы превратится в постоянный спазм, который будет весьма болезненным.
Формируется замкнутый порочный круг: спазмированная мышца не может хорошо кровоснабжаться, возникает её кислородное голодание, она плохо отводит молочную кислоту, то есть, продукт собственной жизнедеятельности в венозные капилляры. А накопление молочной кислоты вновь приводит к усилению боли. Именно такая мышечная, хроническая боль существенно ухудшает качество жизни и заставляет пациента длительно лечиться по поводу остеохондроза, хотя она не мешает ему передвигаться и не заставляет лежать в постели.
Характерным симптомом такой вторичной, миофасциальной боли будет усиление скованности в шее, пояснице или в грудном отделе позвоночника, появление плотных, болезненных мышечных бугров-«валиков» рядом с позвоночником, то есть, паравертебрально. У таких пациентов боли в спине усиливаются спустя несколько часов «офисной» работы, при длительной неподвижности, когда мышцы практически лишаются работы и находится в состоянии спазма.
Чувствительные расстройства
Если протрузия или грыжа, или спазмированная мышца прижимает чувствительную порцию нервного корешка, то возникают разнообразные чувствительные нарушения. Они могут сопровождаться болью, а могут возникать и отдельно, после того, как боль уже прошла. Бывают и полностью безболевые формы чувствительных расстройств, но редко.
Многим известно онемение кончиков пальцев рук и ног, (гипестезия или полная анестезия), снижение чувствительности кожи в виде длинных лампасов, по корешковому типу. Иногда возникают парестезии, или формикация, ощущение «ползания мурашек». Чаще всего расстройства чувствительности возникают в стопах, и кончиках пальцев рук и ног. Чувствительные нарушения довольно неприятны, но расстройства чувствительности ещё не делают человека инвалидом, а вот двигательные нарушения вполне могут к этому привести.
Двигательные нарушения на периферии
Если поражается двигательный нейрон, или аксоны, входящие в состав двигательной порции какого-либо нерва, то тогда возникает или слабость в мышце, или её полная неподвижность. Во втором случае речь идет о полном параличе, а в первом случае — о парезе. Парез — это частичный паралич, когда мышца работает не в полную силу.
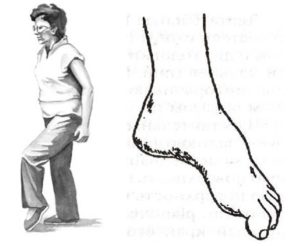
Чаще всего такие расстройства появляются в ногах, при протрузиях и грыжах поясничного отдела позвоночника. Там залегают двигательные структуры, иннервирующие мышцы голени и стопы. Поэтому при запущенном, осложненном поясничном остеохондрозе может шлепать стопа. Она заворачивается внутрь, человек вынужден высоко поднимать ногу, чтобы наступить шлепающей стопой, это называется степпаж, «петушиная походка».
Степпаж
В мышце возникает начале слабость, а затем невозможно стоять на носках и пятках, начинает видимо худеть одна из голеней, вследствие возникновения мышечной гипотрофии, а затем – и атрофии. В результате может возникнуть полный паралич соответствующей мускулатуры, и инвалидизация пациента. Похожая симптоматика может быть и в мышцах рук, при соответствующих осложнениях шейного остеохондроза, которые будут рассмотрены далее.
Но вся опасность двигательных расстройств в том, что они могут быть изолированными, и не сопровождаться болью. А если у человека «не болит», то он может своевременно не попасть к врачу. Поэтому так важно для пациентов с прогрессирующими протрузиями и грыжами, например, поясничного отдела, периодически ходить на носках и пятках, и следить за работой своих мышц.
Вегетативно-трофические расстройства могут заключаться в похолодании конечности, или наоборот, ощущении чувства жара, локальной сухости кожи, или, напротив, гипергидроза (потливости), выпадении волос, нарушении трофики ногтей. Но при остеохондрозе расстройства вегетативной иннервации всё-таки встречаются достаточно редко.
Локальная симптоматика: основные признаки
Рассмотрим теперь специфические симптомы и синдромы, характерные для шейного, грудного, и поясничного остеохондроза. Пройдем «сверху вниз», от шейного отдела вниз, через грудной, до пояснично-крестцового.
Остеохондроз шейного отдела и его особые симптомы
Шейный отдел позвоночника является самым насыщенным, в шее проходят крупные артерии и вены, вегетативные структуры нервной системы, там же находятся верхние дыхательные пути — гортань и трахея, глотка и пищевод, множество нервных ганглиев, фасций шеи и мышц. Поэтому симптомы шейного остеохондроза могут проявляться как в области самой шеи, так в области головы, или плечевого пояса и рук.
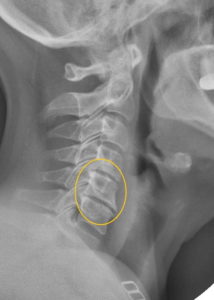
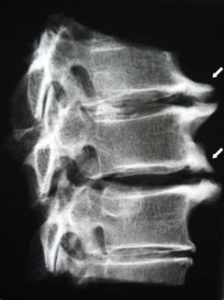
Остеофиты шейного отдела
К общим симптомам можно отнести головокружение и головную боль, шум и звон в ушах, подташнивание, мелькание мушек перед глазами, онесение кожи рук, плеч, головы и шеи, стреляющие боли, чувство «ползания мурашек», гипотрофию мышц плечевого пояса и рук, слабость в мышцах, подъемы и резкие перепады артериального давления. Это различные боли в шее, в надплечьях, в точках около позвоночника. Это вторичная миофасциальная боль, и поэтому она обычно невысокой интенсивности, сопровождается скованностью в подзатылочной области. Головные боли протекает по типу болей напряжения, болевой синдром охватывает голову, как шлем или каска, и при этом пациент вынужден с этой болью ходить на работу, она особенно не мешает жизнедеятельности, в отличие от мигрени. Но иногда к ней присоединяется корешковая симптоматика, и тогда возникают мучительные, стреляющие боли в голове или шее. Они носят в первом случае название цервикаго, по аналогии с люмбаго.
Как видно, некоторые из этих признаков являются специфическими чувствительными нарушениями, некоторые — двигательными, а некоторые — вегетативными. Мало кто из врачей знает, что даже общее опущение внутренностей, или, например печени, которые ошибочно диагностируется как увеличение этого органа, может возникнуть вследствие остеохондроза шейного отдела(!)
Просто раздражается диафрагмальный нерв, и купол диафрагмы, который он иннервирует, находится в постоянном тоническом сокращении, опускается вниз и выталкивает печень ещё дальше за край реберной дуги. Однако это бывает довольно редко, перечислим наиболее частые локальные симптомы шейного остеохондроза.
Остеохондроз шейного отдела, как правило, поражает позвонки ниже С3, и также первый грудной позвонок, Т1. Критическое пространство, там, где чаще всего встречаются жалобы – С5-С6,и С6-С7. В случае поражения отдельных шейных корешков возникают следующие симптомы:
- при поражении C3-C4 есть боль в шее, в области надплечья, возможен частичный паралич диафрагмы;
- C5 — снижение чувствительности в дерматоме С5, нарушение иннервации дельтовидный мышцы, и бицепса, затруднение в сгибании руки и в поднятии прямой руки до горизонтального положения в случае пареза дельтовидной мышцы;
- поражение корешка С6 — возможен парез бицепса, плечелучевой мышцы, вращающей плечо, снижение сухожильных рефлексов на уровне бицепса;
- С7 — парез трицепса, затруднение разгибания плеча, при этом может быть атрофия мышц возвышения большого пальца кисти, или тенара. Снижается рефлекс с трехглавой мышцы;
- поражение корешка С8 приводит к атрофии, слабости мышц возвышения мизинца, онемению мизинца и прилежащей к нему половины безымянного пальца, уменьшается рефлекс с трицепса.
Если во время сна остеофиты будут сдавливать позвоночную артерию справа или слева, то развивается соответствующий синдром. Он так и называется — синдром вертебральной артерии. Это тошнота и рвота, головокружение, в тяжёлых случаях возможны расстройства речи и глотания, что напоминает ТИА или инсульт в вертебробазилярной системе, но гораздо чаще возникает появление мушек перед глазами, или другие симптомы.
Позвоночная артерия
Механизм развития этого синдрома — в запрокидывании головы назад и поворачивании ее набок во время сна, когда на длительное время соответствующая позвоночная артерия прижимается к атланту — первому шейному позвонку, что вызывает обратимое расстройство кровообращения головного мозга. Как правило, вся симптоматика проявляется рано утром, при попытке встать с постели. Также встречаются следующие синдромы шейного остеохондроза:
- синдром нижней косой мышцы головы (часто возникает у пациентов старше 50 лет, особенно у женщин после менопаузы). Возникают боли, нарушения чувствительности в затылке, вдоль до ушной раковины. Боль носит ноющий, ломящий характер, как в шее, так и в затылке, постоянная, а усиление ее связано с длительной неподвижностью. Боль усиливается при повороте головы в сторону, которая является здоровой;
- синдром передней лестничной мышцы — проявляется у пациентов с добавочными «шейными ребрами».
Беспокоят нарушения чувствительности и «ползания мурашек» в руке, ее побледнение и похолодание, иногда – отёк кисти, появление слабости, гипотрофии мышц кисти, а также ослабление пульса на запястье. В тяжелых случаях может возникнуть прогрессирующий паралич, или парез мышц кисти. Больные не могут вести автомобиль, спать на больном боку, не могут поднимать тяжести, а также работать, подняв руки вверх (вешать шторы, штукатурить). Также есть жалобы на скованность и боли в шее, утреннее вынужденное положение головы.
- Синдром средней лестничной мышцы. Вначале появляются боли в плече, в области лопатки, а затем там же начинается гипотрофия мышц. Механизм связан с поражением длинного нерва туловища и поперечной артерии шеи;
- лопаточно – реберный синдром или (синдром леватора-мускула, поднимающего лопатку). Вначале появляются ноющие боли, в области лопатки, которые «мозжат». Они отдают в плечо, также возникает боль в шее, которая часто болит «на погоду». Обычно слышен хруст при движении лопаткой.
Таким образом, ясно, что многие процессы, которые начались в шее, или в непосредственной близости от ее структур, проявляются «на периферии», например, в области кисти. Это требует от врача вдумчивого и грамотного подхода.
Остеохондроз грудного отдела и его симптомы
Изолированная осложнения остеохондроза в грудном отделе позвоночника наблюдаются наиболее редко, не более чем в 5% случаев. Если же говорить об отдельных торакальных жалобах, то они могут встречаться значительно чаще. Из поражений грудного отдела позвоночника можно назвать грудные прострелы, или дорсалгии, и они довольно редко обусловлены грыжами дисков и остеохондроза, чаще всего здесь идет речь о блокировании межпозвонковых или реберных суставов. Обычно верхние грудные прострелы не такие жестокие и острые, как в шее или пояснице. Может возникать и мышечно-тонический синдром торакалгии, то есть грудных мышц.
Клювовидные остеофиты грудного отдела.
В таком случае возникает противоболевая поза, напрягается мускулатура с одной стороны туловища, это может быть связано с неправильным положением тела во время сна, с травмами, с беременностью. Такой спазм может возникать при повороте тела ночью в постели. Боли могут возникать в области трапециевидной мышцы между лопатками, в случае поражения широчайшей мышцы спины — мучительные боли возникают в области нижнего угла лопатки, с иррадиацией в плечо и грудную клетку.
Если поражены зубчатые мышцы, то боли возникают при подъеме тяжести над головой, особенно в случае толкания этой тяжести. Важной и клинически значимой являются вертеброгенные боли в области сердца, которые больной сам считает сердечными. Поэтому необходимо выявить рефлекторные компрессионные синдромы со стороны опорно-двигательного аппарата, и для дифференциальной диагностики записывать ЭКГ.
Остеохондроз поясничного отдела
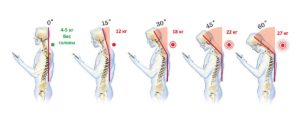
Поясница человека является «краеугольным камнем» его позвоночного столба. Всем известно, что чем ниже к области таза, тем толще и массивнее поясничные позвонки. Понятно, потому, что им приходится выдерживать большую тяжесть, чем, например, шейным позвонкам. Кроме собственной массы, человек регулярно «отягощает» свой вес. Например, зимняя одежда, вместе нижним бельем, с хозяйственной сумкой или рюкзаком за плечами вполне может иметь массу в 10 – 15 килограммов. И большая часть этого веса приходится на поясницу. И перенос грузов, как в руках, так и на плече, на голове, вызывает нагрузку на поясничные позвонки. Причем не так имеет значение длительность нагрузки, как ее сила воздействия и распределение на малой площади, и особенно угловые нагрузки.
Например, если посадить себе на плечи малыша, сидя на диване, и аккуратно встать с ним, держа спину прямо, вред позвоночнику будет нанесен гораздо меньший, чем при наклоне спины вбок на незначительный угол, с тем же малышом на плечах.
Визуализация нагрузки на позвоночник в разных положениях
Поэтому остеохондроз поясничного отдела, и острые состояния, связанные с его последствиями и осложнениями является наиболее часто встречающейся причиной боли в спине, с которой люди обращаются к врачам — терапевтам и неврологам.
Люмбаго
Одним из классических проявлений остеохондроза поясничного отдела является люмбаго, или поясничный прострел. Это резчайшая боль, как удар электрического тока, и обусловлена она раздражением рецепторов нерва Люшка, которые лежат в фиброзных тканях пораженного межпозвонкового диска. В литературе даже существует такой термин, как Hexenschuss (выстрел ведьмы — у немецких авторов).
Также раздражаются особые нервные волокна задней продольной связки, суставных сумок соответствующего позвонка, мышечно-сухожильных и надкостных оболочек на соответствующем уровне.
Острая боль возникает при ущемлении студенистого ядра, потерявшего эластичность в трещинах фиброзного кольца, а затем боль вызывается асептической воспалительной реакцией мягких тканей. Затем к этой боли присоединяется мышечный компонент, и возникает уже описанный выше хронический миофасциальный синдром. Один из главных факторов риска — резкие повороты поясницы, рывки, и подъем тяжести в неправильном, нефизиологическом положении. Они вызывают примерно 75% всех дискогенный болей, а затем и ограничения подвижности поясницы вследствие присоединения мышечных тонических реакций.
Иногда эту боль описывают как «разрыв», как «схватку клещами», как «сверло», нередко при этом пациента прошибает пот, а боль может сопровождаться хрустом. Она распространяется по всей пояснице, или внизу, обычно симметрично. Затем, когда люмбаго стихает, локализация уже более чёткая, это нижний отдел поясницы и крестцовая область. Обычно интенсивность боли ослабевает через 30 минут, но иногда держится несколько часов, резко усиливается при движениях. Больной застывает в вынужденной позе. Когда появился прострел, он не может разогнуться, не может сделать следующий шаг, а когда острые боли проходят, они усиливаются при любом движении.
Кроме люмбаго, возникают и поражение следующих отдельных корешков:
- на уровне L3 — это парез и слабость в квадрицепсе бедра, трудность в разгибании ноги и при подъеме вверх по лестнице, снижается или выпадает коленный рефлекс;
- при поражении L4 возникает такой же парез четырёхглавой мышцы бедра, страдает передняя большеберцовая мышца, возникает слабость в ноге при попытке ее разогнуть, и также снижается коленный рефлекс;
- В случае L5 — атрофия длинного разгибателя большого пальца, отсутствие ахиллова рефлекса, боли в соответствующем дерматоме. Похожая картина возникает и при поражении сегмента S1.
Важно помнить, что если боли и дискомфорт внезапно исчезают, и сменяются слабостью мышц, то это значит, что корешок серьезно пострадал и перестал проводить нервные импульсы. В этом случае показано оперативное лечение.
Синдромы конуса и конского хвоста
Также довольно часто на поясничном уровне возникает синдром конского хвоста, когда поражаются длинные нервные корешки, образующие конский хвост, и оставшиеся после закончившегося спинного мозга. Это сильные боли в области промежности, ног и мочевого пузыря, они усиливаются при кашле и чихании, затем начинается онемение кожи промежности, а если поражены отдельные нити конского хвоста, то из промежности нарушение чувствительности и боль распространяется на ноги. Это может сопровождаться вялым параличом ног, нарушением потенции и расстройствами мочеиспускания и дефекации.
Также ещё при возникновении крупной межпозвонковой грыжи может возникнуть так называемый синдром конуса, но несколько реже. Он проявляется вялым параличом мочевого пузыря, недержанием мочи, которая непрерывно оттекает по каплям, и недержанием кала. В области анального отверстия, промежности, анестезия, возникает импотенция, кожный анальный рефлекс отсутствует, Но при этом паралич в ногах не развивается, и ахилловы рефлексы сохранены.
Такие грубые расстройства часто могут быть вызваны большими, секвестрированными грыжами, но обязательно необходимо проводить дифференциальную диагностику с опухолями, метастазами рака или локальными инсультами в поясничном отделе.
Диагностика остеохондроза
В типичных случаях остеохондроз шейного и шейно – грудного отделов позвоночника протекает так, как было описано выше. Поэтому главным этапом диагностики было и остается выявление жалоб пациента, установление наличия сопутствующего мышечного спазма с помощью простой пальпации мышц вдоль позвоночного столба. Можно ли подтвердить диагноз остеохондроза с помощью рентгенологического исследования?
«Рентген» шейного отдела позвоночника, да еще с функциональными пробами на сгибание – разгибание не показывает хрящи, так как их ткань пропускает рентгеновские лучи. Несмотря на это, по расположению позвонков можно сделать общие выводы о высоте межпозвонковых дисков, общем выпрямлении физиологического изгиба шеи – лордоза, а также о наличии краевых разрастаний на позвонках при длительном раздражении их поверхностей хрупкими и обезвоженными межпозвонковыми дисками. Функциональные пробы позволяют подтвердить диагноз нестабильности в шейном отделе позвоночника.
Так как увидеть сами диски можно только с помощью КТ, или МРТ, то магнитно – резонансная и рентгеновская компьютерная томография показана для уточнения внутренней структуры хрящей и таких образований, как протрузии и грыжи. Таким образом, с помощью этих методов точно выставляется диагноз, а результат томографии является показанием, и даже топическим руководством к оперативному лечению грыжи в отделении нейрохирургии.
Следует добавить, что более никакие методы исследования, кроме визуализирующих, кроме МРТ или КТ, не могут показать грыжу. Поэтому если вам делают сверхмодную «компьютерную диагностику» всего организма, если вам диагноз грыжи поставил мануальный терапевт, пробежавшись пальцами по спине, если грыжа выявлено на основании иглоукалывания, специальной экстрасенсорной методики, или сеанса медового тайского массажа, — то можете сразу считать такой уровень диагностики совершенно безграмотным. Лечить осложнения остеохондроза, вызванные протрузией или грыжей, компрессионные, мышечные, нейрососудистые, — можно только лишь увидев состояния межпозвонкового диска на соответствующем уровне.
Лечение осложнений остеохондроза
Еще раз повторим, что вылечить остеохондроз, как плановое старение и обезвоживание диска, невозможно. Можно просто не доводить дело до осложнения:
- если есть симптомы сужения высоты межпозвонковых дисков, то нужно правильно двигаться, не набирать вес и избежать появления протрузий, и мышечных болей;
- если у Вас уже есть протрузия, то необходимо беречься, и не довести её до разрыва фиброзного кольца, то есть не перевести протрузию в грыжу, и избежать появления протрузий на нескольких уровнях;
- если же у вас есть грыжа, то нужно за ней динамически наблюдать, делать регулярно МРТ, избегать увеличения ее размеров, или провести современное малоинвазивное оперативное лечение, поскольку все без исключения консервативные способы лечения обострения остеохондроза оставляют грыжу на месте, а ликвидируют только временно возникшие симптомы: воспаление, боль, прострелы и мышечный спазм.
Но при малейшем нарушении режима, при подъёме тяжестей, переохлаждении, травме, наборе веса (в случае поясницы) симптомы вновь и вновь возвращаются. Опишем, каким образом можно справиться с неприятными ощущениями, болью, и ограничением подвижности в спине на фоне обострения остеохондроза, и существующей протрузии или грыжи, вторичного мясо социального тонического синдрома.
Что делать во время обострения?
Раз уж случился приступ острой боли (например, в пояснице) то нужно на доврачебном этапе выполнить следующие назначения:
- полностью исключить физическую нагрузку;
- спать на жестком (ортопедический матрас или жесткий диван), исключающую провисание спины;
- желательно носить полужесткий корсет, для профилактики от резких движений и «перекосов»;
- на поясницу следует положить массажную подушку с пластиковыми игольчатыми иппликаторами, или воспользоваться иппликатором Ляпко. Держать нужно 30 – 40 минут, 2 -3 раза в день;
- после этого в поясницу можно втирать мази, содержащие НПВС («Долгит – крем», «Фастум – гель»), мази с пчелиным или змеиным ядом («Наятокс, «Апизартрон»);
- после втирания на вторые сутки можно заворачивать поясницу в сухое тепло, например, пояс из собачьей шерсти.
Распространенной ошибкой является согревание в первые сутки. Это может быть грелка, банные процедуры. При этом отек только усиливается, и боль вместе с ним. Греть можно только после того, как «высшая точка боли» миновала. После этого тепло усилит «рассасывание» отека. Обычно это происходит на 2 – 3 сутки.
Основой всякого лечения является этиотропная терапия (устранение причины), и патогенетическое лечение (воздействующее на механизмы заболевания). К нему примыкает симптоматическая терапия. При вертеброгенных болях (вызванных проблемами в позвоночнике), дела обстоят так:
- с целью уменьшения отека мышц и корешка показана бессолевая диета, и ограничение количества употребляемой жидкости. Можно даже дать таблетку легкого мочегонного препарата – «Верошпирона», сберегающего калий;
- в острую фазу при остеохондрозе поясничного отдела можно проводить кратковременное лечение внутримышечными «уколами» НПВС и миорелаксантами: ежедневно, например, препаратом «Мовалис», 1,5 мл внутримышечно в течение 3 дней, и «Мидокалм», по 1 мл также внутримышечно в течение 5 дней. Это поможет купировать отек нервной ткани, ликвидировать воспаление, и нормализовать мышечный тонус;
- в подостром периоде, после преодоления максимальной боли, «уколы» принимать уже не следует, а внимание нужно уделить восстанавливающим средствам, например, современным препаратам группы «В», например, «Мильгамма». Они эффективно восстанавливают нарушенную чувствительность, уменьшают онемение и парестезии.
Продолжаются физиотерпаевтические мероприятия, наступает время для проведения ЛФК при остеохондрозе. Ее задачей является нормализация кровообращения и тонуса мышц, когда отёк и воспаление уже отступили, а спазм мышц еще разрешился не до конца.
Кинезиотерапия (лечение движением) предусматривает занятие лечебной гимнастикой, плаванием. Гимнастика при остеохондрозе шейного отдела позвоночника направлена вовсе не на диски, а на окружающие мышцы. Ее задача – снять тонический спазм, улучшить приток крови, а также нормализовать венозный отток. Именно это приводит к снижению мышечного тонуса, уменьшению выраженности болевого синдрома и скованности в спине.
Вместе с массажем, плаванием, сеансами иглорефлексотерапии показано приобретение ортопедического матраса и особой подушки. Подушка при остеохондрозе шейного отдела позвоночника должна быть сделана из специального материала с «памятью формы». Ее задача – расслаблять мышцы шеи и подзатылочного отдела, а также препятствовать нарушению кровотока ночью в вертебробазилярном бассейне.
Осень важным этапом в профилактике и лечении являются средства и аппараты домашней физиотерапии – от инфракрасных и магнитных приборов, и до самых обычных игольчатых аппликаторов и эбонитовых дисков, которые являются при массаже источником слабых электрических токов, благотворно действующих на пациента.
Упражнения при остеохондрозе обязательно должны проводиться после легкой общей разминки, на «разогретых мышцах». Основным лечебным фактором является движение, а не степень мышечного сокращения. Поэтому, во избежание рецидива, не допускается применение отягощений, используется гимнастический коврик и гимнастическая палка. С их помощью можно эффективно восстановить объем движений.
Продолжается втирание мазей, применение иплликатора Кузнецова. Показано плавание, подводный массаж, душ Шарко. Именно в стадию затухающего обострения показаны препараты для домашней магнитотерапии и физиотерапии.
Обычно лечение занимает не более недели, но в некоторых случаях, остеохондроз может проявиться такими опасными симптомами, что может понадобиться операция, причем срочная.
О воротнике Шанца
На ранних этапах, в стадию обострения, необходимо оберегать шею от излишних движений. Для этого замечательно подходит воротник Шанца. Многие при покупке этого воротника совершают две ошибки. Они не выбирают его по своему размеру, отчего он просто не выполняет свою функцию, и вызывает ощущение дискомфорта.
Воротник Шанца
Вторая распространенная ошибка – это его ношение с профилактической целью долгое время. Это приводит к слабости шейных мышц, и вызывает только еще больше проблем. Для воротника есть только два показания, при наличии которых его можно надевать:
- появление острых болей в шее, скованность и распространение болей на голову;
- если вы собираетесь среди полного здоровья заниматься физической работой, при которой есть риск «потянуть» шею и получить обострение. Это, например, ремонт автомобиля, когда вы ложитесь под него, или мойка окон, когда нужно дотягиваться и принимать неудобные позы.
Носить воротник нужно не более 2 – 3 дней, поскольку более длительное ношение способно вызвать венозный застой в мышцах шеи, в то время, когда пришла пора активизировать пациента. Аналогом воротника Шанца для поясницы служит полужесткий корсет, купленный в ортопедическом салоне.
Оперативное лечение или консервативные мероприятия?
Желательно, чтобы каждый пациент после прогрессирования симптомов, при наличии осложнений выполнял МРТ и консультировался у нейрохирурга. Современные малоинвазивные операции позволяют спокойно удалять довольно крупные грыжи, без длительной госпитализации, без вынужденного состояния или лежания в течение нескольких суток, не ухудшая качество жизни, поскольку проводятся с применением современной видеоэндоскопической, радиочастотной, лазерной техники или с применением холодной плазмы. Можно выпарить часть ядра и понизить давление, уменьшив риск получить грыжу. А можно ликвидировать дефект и радикально, то есть, избавившись от него совсем.
Оперировать грыжи не нужно бояться, это уже не предыдущие виды открытых операций 80-90 годов прошлого века с рассечением мышц, с кровопотерей и последующим длительным восстановительным периодом. Они больше похожи на небольшой прокол под рентгеновским контролем с последующим применением современной техники.
Если вы предпочитаете консервативный способ лечения, без операции, то знайте, что ни один метод не позволят вам вправить грыжу, или ликвидировать ее, что бы вам не обещали! Ни инъекция гормона, ни электрофорез с папаином, ни электростимуляция, ни массаж, ни применение пиявок, ни иглоукалывание не справятся с грыжей. Кремы и бальзамы, кинезиотерапия, и даже введение обогащенной тромбоцитами плазмы тоже не помогут. И даже тракционная терапия, или вытяжение, несмотря на всю свою пользу, способна только лишь уменьшить симптомы.
Поэтому девизом консервативного лечения межпозвонковых грыж может стать известное выражение «фарш невозможно повернуть назад». Грыжу можно ликвидировать только оперативно. Цены на современные операции не настолько велики, ведь их нужно заплатить один раз. А вот ежегодное лечение в санатории может стоить в итоге в 10-20 раз больше, чем радикальное удаления грыжи с исчезновением болевого синдрома, и восстановлением качества жизни.
Профилактика остеохондроза и его осложнений
Остеохондроз, в том числе осложненный, симптомы и лечение которого мы разобрали выше, является в большей своей части вовсе не заболеванием, а просто проявлением неизбежного старения и преждевременной «усадки» межпозвонковых дисков. Остеохондроз нуждается в немногом, чтобы никогда не досаждать нам:
- избегайте переохлаждения, особенно в осеннее – весенний период, падений зимой;
- не поднимайте тяжести, а грузы носите только с прямой спиной, в рюкзаке;
- пейте больше чистой воды;
- не толстейте, ваш вес должен соответствовать росту;
- займитесь лечением плоскостопия, если оно есть;
- делайте регулярно физическую гимнастику;
- занятие такими видами нагрузки, при которых снижается нагрузка на спину (плавание);
- отказ от вредных привычек;
- чередование умственной нагрузки с физической. Через каждый час – полтора умственной работы рекомендуется сменить вид деятельности на физическую работу;
- регулярно можно делать как минимум рентгенографию поясничного отдела позвоночника в двух проекциях, или МРТ, чтобы знать, не прогрессирует ли грыжа, если она есть;
При соблюдении этих несложных рекомендаций вы можете сохранить свою спину здоровой и подвижной на всю жизнь.
Остеохондроз поясничного отдела позвоночника
На вопрос отвечает:

Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: Более 30 лет
Записаться к врачу
- 1 Остеохондроз поясничного отдела: что это
- 2 Причины развития
- 3 Патогенез
- 4 Возможные последствия
- 5 Симптомы остеохондроза поясничного отдела позвоночника
- 6 Диагностика
- 6.1 Лабораторная диагностика
- 6.2 Инструментальная диагностика
- 7 Лечение поясничного остеохондроза
- 7.1 Медикаментозная терапия
- 7.2 Мануальная терапия
- 7.3 Физиотерапия
- 7.4 ЛФК
Остеохондроз – хроническое дегенеративно-дистрофическое заболевание, развивающееся под действием множества достаточно разрозненных факторов. Изначально патологические изменения возникают в пульпозном ядре (внутреннем содержимом межпозвоночного диска), а впоследствии они распространяются на фиброзное кольцо (наружная оболочка диска) и другие элементы позвоночно-двигательного сегмента (ПДС). Подобное может быть следствием естественного процесса старения организма или же возникать на фоне травм, повышенных нагрузок на позвоночный столб и действия других причин. В любом случае остеохондроз является только первым этапом разрушения межпозвоночного диска, а при отсутствии его лечения формируются протрузии и грыжи, которые часто требуют хирургического удаления.
Межпозвоночный диск – хрящевое образование, разделяющее тела позвонков и выполняющее функцию амортизатора.
Остеохондроз поясничного отдела: что это
В России от остеохондроза страдает от 48 до 52% людей. А остеохондроз поясничного отдела позвоночника встречается чаще всего. Заболевание может поражать любой из межпозвонковых дисков пояснично-крестцового отдела позвоночника, несколько из них или даже все. Чаще всего страдают диски L5—S1, L4—L5, реже L3—L4. Верхние диски поясничного отдела (L3—L2 и L2—L1) поражаются намного реже.
Распространенность именно поясничного остеохондроза обусловлена тем, что наибольшая нагрузка при выполнении любой физической работы, особенно подъеме и переносе тяжестей, ходьбе, беге, сидении приходится именно на поясницу. Поясничный отдел позвоночника состоит из 5 позвонков, которые значительно крупнее, чем позвонки грудного и шейного отдела. Соответственно, и разделяющие их межпозвоночные диски отличаются более крупными размерами. В норме поясничный отдел имеет легкий изгиб кпереди (физиологический лордоз). Он является последним подвижным отделом позвоночника и примыкает к неподвижному крестцу, поэтому чаще всего говорят о пояснично-крестцовом остеохондрозе.
При этом возникновение характерных для остеохондроза поясничного отдела позвоночника симптомов является одной из основных причин временной утраты трудоспособности. Кроме того, прогрессирующее заболевание не просто способно становится причиной наступления инвалидности, а является лидером по получению статуса инвалида в структуре всех патологий опорно-двигательного аппарата.
Если ранее остеохондроз считался возрастным заболеванием, то сегодня первые его проявления уже могут наблюдаться в 15—19 лет. Среди тридцатилетних уже 1,1% людей страдают от выраженных симптомов дегенеративно-дистрофических изменений в межпозвоночных дисках. А у представителей старшей возрастной группы (от 59 лет) клинические проявления болезни присутствуют уже у 82,5%. При этом частота встречаемости патологиипродолжает неуклонно расти, что во многом обусловлено не только увеличением среднего возраста населения страны, но и изменениями образа жизни не в лучшую сторону.
Причины развития
Сегодня еще нет единого мнения об этиологии дегенеративных заболеваний позвоночника. Тем не менее основной теорией их развития является инволютивная. Согласно ей, остеохондроз является следствием предшествовавших повреждений межпозвонкового диска и костных структур позвоночника, а также возникновения воспалительных и других процессов. Теория предполагает, что дегенеративные изменения предопределены генетически и, по сути, являются неизбежными. А их клиническое проявление, особенно у людей молодого и среднего возраста, обусловлено влиянием разнообразных эндогенных и экзогенных факторов.
Таким образом, развитию остеохондроза поясничного отдела позвоночника способствуют:
- тяжелый физический труд, особенно связанный с подъемом тяжестей;
- малоподвижный, сидячий образ жизни;
- любые травмы спины, включая ушибы;
- избыточный вес;
- нарушения обмена веществ;
- нарушения осанки, деформации позвоночного столба;
- плоскостопие и другие патологии стоп;
- беременность, в особенности многоплодная.
Патогенез
Независимо от причин возникновения, дегенерация межпозвоночного диска возникает тогда, когда интенсивность процессов катаболизма (расщепления и окисления молекул) белков матрикса начинает превосходить скорость их образования. Одним из ключевых моментов в этом процессе является нарушение питания межпозвонковых дисков.
Поскольку они, как и большинство хрящей у взрослого человека, не имеют прямого кровоснабжения, так как лишены кровеносных сосудов, поступление питательных веществ в них и отведение продуктов метаболизма происходит путем диффузии при последовательном сжатии и расслаблении диска во время движения. Главной структурой, обеспечивающей питание диска, являются замыкательные пластинки, расположенные на его верхней и нижней поверхности.
Сами по себе замыкательные пластинки представляют собой бислой, образованный клетками хрящевой и костной ткани. Соответственно, хрящевой стороной они примыкают к диску, а костной – к телам позвонков. Они отличаются достаточно хорошей проницаемостью, что и обеспечивает обмен веществ между клетками, межклеточным веществом диска и проходящими в телах позвонков кровеносными сосудами. С течением лет, особенно при отрицательном воздействии внешних и внутренних факторов, структура замыкательных пластинок изменяется, а их кровоснабжение снижается, что приводит к уменьшению интенсивности обмена веществ в межпозвоночном диске. В результате снижается его способность продуцировать новый матрикс, что приводит к прогрессивному уменьшению его плотности с возрастом.
На молекулярном уровне это сопровождается:
- снижением скорости диффузии питательных веществ и продуктов обмена;
- уменьшением жизнеспособности клеток;
- накоплением продуктов распада клеток и измененных молекул матрикса;
- снижением продукции протеогликанов (высокомолекулярных соединений, отвечающих за образование новых клеток хрящевой ткани и являющихся основными источниками синтеза хондроитинсульфатов);
- повреждением коллагенового каркаса.
Возможные последствия
В результате происходящих изменений межпозвоночный диск обезвоживается, а пульпозное ядро теряет способность адекватно распределять приходящиеся на него нагрузки. Поэтому давление внутри диска становится неравномерным, а потому фиброзное кольцо в нескольких местах испытывает перегрузку и компрессию. Поскольку это происходит при каждом движении человека, фиброзное кольцо регулярно подвергается механическому давлению. Это приводит к возникновению в нем неблагоприятных изменений.
Также нередко снижение высоты и эластичности диска приводит к возникновению компенсаторных изменений со стороны соседних тел позвонков. На их поверхностях формируются костные наросты, называемые остеофитами. Они склонны со временем увеличиваться в размерах и даже срастаться между собой, исключая возможность движений в пораженных ПДС.
В связи с тем, что нарушение питания провоцирует повреждение коллагенового каркаса, под действием давления пульпозного ядра в определенных точках нарушается нормальная структура образующих фиброзное кольцо волокон. При отсутствии вмешательства это со временем приводит к возникновению в них трещин и разрывов. Постепенно все большее и большее количество волокон фиброзного кольца в месте приложения давления разрываются, что и приводит к его выпячиванию. Этому особенно способствуют повышенные нагрузки на позвоночник. А поскольку поясничный отдел принимает на себя основную нагрузку при передвижении и любой физической активности, он и страдает чаще всего.
Выпячивание межпозвоночного диска без окончательного разрыва фиброзного кольца и при размерах его основания более, чем выпячивающейся части, называют протрузией. При полном его разрыве в том или ином месте диагностируют межпозвоночную грыжу.
При разрушении части волокон фиброзного кольца давление в диске постепенно снижается, что приводит к уменьшению напряженности и самих волокон. Это приводит к нарушению его фиксации и, как следствие, патологической подвижности пораженного позвоночно-двигательного сегмента.
Позвоночно-двигательным сегментом (ПДС) называют структурно-функциональную единицу позвоночника, образованную межпозвоночным диском, смежными телами позвонков, их дугоотросчатыми суставами, связками и мышцами, крепящимся к данным костным структурам.
Нормальное функционирование позвоночника возможно только при правильной работе ПДС. Поэтому при возникновении патологической подвижности становится возможным избыточный объем движений между позвонками. Это создает предпосылки для возникновения болей и защемления спинномозговых корешков, проходящих сквозь отверстия в телах позвонков.
Симптомы остеохондроза поясничного отдела позвоночника
Заболевание может достаточно долго протекать бессимптомно, а затем начинать проявляться незначительным дискомфортом в области поясницы, постепенно набирающим силу. Но в отдельных случаях остеохондроз поясничного отдела начинает остро, сразу же провоцируя мощный болевой синдром. В большинстве случаев признаки патологии впервые проявляются после 35 лет.
Боль в пояснице – основной признак болезни. Она может быть разной по характеру и быть как ноющей и тупой, так и острой, постоянной или эпизодической. Но в основном для патологии, особенно на ранних стадиях развития, характерно чередование периодов обострения и ремиссии, причем спровоцировать очередное ухудшение самочувствия может как переохлаждение или подъем тяжелого предмета, так и неудачное, резкое движение.
Боли нередко сопровождаются ощущением онемения и напряжением мышц спины. Они усиливаются при физических нагрузках, резких движения, подъеме тяжестей, наклонах и даже кашле и чихании.
Если из-за возникшей нестабильности тел позвонков отходящий от спинного мозга нервный корешок будет зажат той или иной анатомической структурой, это приведет к развитию соответствующих неврологических нарушений. Их основными проявлениями являются:
- стреляющие, сильные боли, отдающие в крестец, ягодицы, нижние конечности или промежность;
- нарушения чувствительности разной степени выраженности;
- ограничения подвижности, хромота;
- слабость в иннервируемых ущемленным нервом мышцах.
В поясничном отделе позвоночника спинной мозг заканчивается на уровне 1—2 позвонка и переходит в так называемый конских хвост, образованный скоплением спинномозговых корешков. При этом каждый из них отвечает не только за иннервацию мышц, но и конкретных органов малого таза, поэтому длительная компрессия может быть причиной возникновения нарушений в работе соответствующего органа. Это может привести к развитию импотенции, бесплодия, гинекологических заболеваний, геморроя и других нарушений.
Клиническая картина остеохондроза поясничного отдела позвоночника, особенно при длительном течении и возникновении компрессии спинномозговых корешков, во многом зависит от уровня поражения, т. е. того, какой конкретно диск подвергся дегенеративно-дистрофическим изменениям.
- Поражение диска L3—L4 – боли отдают в передневнутренние части бедра, голени и внутреннюю лодыжку. Это сопровождается снижением чувствительности передней поверхности бедра, уменьшением выраженности или утратой коленного рефлекса, а также снижением силы четырехглавой мышцы.
- Поражение диска L4—L5 – боли отдают из верхней части ягодиц в наружные отделы бедра и голени. Реже это сопровождается распространением болей на тыльную часть стоп, включая 1—3 пальцы. В этих зонах наблюдается снижение чувствительности и слабость мышц. Иногда развивается гипотрофия и неполное разгибание большого пальца стопы.
- Поражение диска L5—S1 – боли начинаются в средней зоне ягодиц и по задненаружной или задней поверхности бедра и голени спускаются до пятки и могут захватывать наружный край стопы, как и 4—5 пальцы. В этих участках нижних конечностей наблюдается снижение чувствительности, а икроножная и большая ягодичная мышца нередко уменьшаются в размерах, что сопровождается их слабостью. При поражении проходящего на уровне данного ПДС спинномозгового корешка может наблюдаться снижение или утрата ахиллова и подошвенного рефлекса.
Диски L1—L2 и L2—L3 поражаются редко.
Сопровождающие болезнь боли в пояснице ограничивают человека и существенно снижают качество его жизни. Поскольку они сохраняются подолгу и регулярно рецидивируют, если не присутствуют постоянно, это не может не сказаться на психоэмоциональном состоянии. В результате более чем у половины больных наблюдают признаки хронического эмоционального напряжения, депрессивные расстройства и т. д.
Диагностика
При возникновении признаков остеохондроза поясничного отдела позвоночника необходимо обратиться к неврологу или вертебрологу. В первую очередь врач собирает анамнез, что заключается в выяснении характера жалоб, особенностей болей, условий их возникновения и уменьшения, особенностей трудовой жизни человека и т. д.
Вторым этапом диагностики, проводимым в рамках первой консультации врача, является физикальный осмотр. В ходе него доктор оценивает состояние кожных покровов, осанку, глубину физиологических изгибов позвоночника, наличие его искривления и т. д. Обязательно оценивается состояние окружающих позвоночник мышц, называемых паравертебральными, так как они нередко болезненны и чрезмерно напряжены, что является рефлекторной реакцией организма на воспаление и дискогенную боль.
Уже на основании полученных во время осмотра и опроса больного данных невролог может заподозрить наличие остеохондроза поясничного отдела позвоночника. Но чтобы исключить возможные сопутствующие патологии, а также подтвердить диагноз и точно установить уровень поражения, степень выраженности дегенеративно-дистрофических изменений в межпозвонковом диске и вовлеченность костных структур, обязательно проводятся лабораторные и инструментальные методы диагностики.
Лабораторная диагностика
Анализы разного рода не являются определяющими в диагностике остеохондроза поясничного отдела позвоночника. Они в большей степени направлены на оценку степени воспалительного процесса и обнаружение сопутствующих расстройств.
Таким образом, могут назначаться:
- ОАК;
- ОАМ;
- анализ крови на уровень сахара;
- биохимический анализ крови.
Инструментальная диагностика
Всем пациентам с подозрением на остеохондроз поясничного отдела показано проведение:
- рентгена поясничного отдела позвоночника в двух проекциях – позволяет определить строение костных структур, обнаружить аномалии, образовавшиеся остеофиты, изменения в фасеточных суставах и пр.;
- КТ – позволяет обнаружить изменения в костных структурах на более ранних этапах развития, чем рентген, а также выявить косвенные признаки остеохондроза;
- МРТ – лучший метод диагностики патологических изменений в хрящевых образованиях и других мягкотканых структурах, дающий возможность обнаружить малейшие изменения в межпозвоночных дисках, связках, кровеносных сосудах, спинном мозге и предельно точно оценить степень их тяжести и потенциальные риски.
Дополнительно может рекомендоваться проведение:
- денситометрии – метод определения плотности костной ткани, что позволяет диагностировать остеопороз, особенно часто встречающийся у людей пожилого возраста;
- миелографии – позволяет оценить состояние ликворопроводящих путей спинного мозга и степень его поражения выпячивающимся диском, что особенно актуально при наличии уже сформировавшейся межпозвонковой грыжи поясничного отдела позвоночника.
Лечение поясничного остеохондроза
При диагностировании остеохондроза, как правило, изначально всем пациентам назначается консервативная терапия при условии отсутствия выраженного и прогрессирующего неврологического дефицита. Но ее характер подбирается строго индивидуально.
Поскольку заболевание является хроническим, а регенерационные возможности межпозвонковых дисков крайне ограничены, особенно при выраженных дегенеративно-дистрофических изменениях, основными задачами терапии являются остановка их дальнейшего прогрессирования и устранение беспокоящих больного симптомов. Поэтому лечение всегда носит комплексный характер и включает:
- медикаментозную терапию;
- мануальную терапию;
- физиотерапию;
- ЛФК.
В остром периоде пациентам показано ограничить физическую активность или даже придерживаться постельного режима в течение 1—2 дней. Это будет способствовать расслаблению мышц и снижению давления внутри диска. При необходимости длительно сидеть, ходить или выполнять физическую работу стоит надевать стабилизирующий поясничный корсет.
После окончания острого периода и в период ремиссии заболевания, наоборот, важно как можно больше двигаться, но соблюдая осторожность и исключая повышенные нагрузки на поясницу. Больным потребуется приобрести навыки правильного сидения, подъема предметов с пола, переноса тяжестей, так как все это влияет на течение патологии. Важно избегать наклонов и резких движений, поднимать что-либо с пола или низких поверхностей, предварительно согнув ноги в коленях, а не нагибаясь. Сидеть стоит только с прямой спиной на стуле, хорошо поддерживающим спину. Кроме того, при сидячей работе важно регулярно делать перерывы на короткую разминку. Важно избегать падений, прыжков, быстрого бега и переохлаждений.
При остеохондрозе важно поддерживать вес тела в оптимальных границах, а при ожирении показана диета и соответствующие состоянию больного физические упражнения, так как лишний вес создает повышенную нагрузку на поясницу и вызывает более быстрое прогрессирование патологических изменений в дисках.
В среднем консервативная терапия рассчитана обычно на 1—3 месяца, хотя может длиться и дольше. Но даже после завершения назначенного врачом основного курса необходимо будет продолжать прием ряда препаратов, занятия лечебной физкультурой и соблюдать рекомендации касательно образа жизни.
Медикаментозная терапия
Основными компонентами медикаментозной терапии являются индивидуально подобранные препараты из группы НПВС. При их выборе врач учитывает не только выраженность болевого синдрома и особенности течения воспалительного процесса, но и характер сопутствующих заболеваний, особенно органов ЖКТ, так как НПВС при длительном применении способны отрицательно сказываться на состоянии их слизистых оболочек и провоцировать обострение различных патологий органов пищеварительной системы.
Применять НПВС необходимо при острых болях в пояснице, причем сразу же после их возникновения. Желательно в 1—2 день. В зависимости от тяжести состояния больного они могут вводиться внутримышечно, в виде ректальных суппозиториев, местных средств и в пероральных формах. Длительность приема не должна превышать 2 недель. В дальнейшем индивидуально подобранный препарат принимают по требованию, но стараясь избегать частого применения.
В последнее время чаще предпочтение отдается лекарственным средствам, в качестве действующего вещества в состав которых входят селективные ингибиторы циклооксигеназы-2.
Также пациентам назначаются препараты следующих групп:
- миорелаксанты – способствуют расслаблению чрезмерно перенапряженных мышц и тем самым уменьшению болей в пояснице;
- хондропротекторы – улучшают течение процессов метаболизма в межпозвоночном диске (особенно эффективны при начале применения на самых ранних этапах развития остеохондроза поясничного отдела);
- витамины группы В – способствуют улучшению нервной проводимости;
- антидепрессанты и анксиолитики – используются при длительно текущем остеохондрозе, приведшим к возникновению депрессии, хронической усталости и других психологических нарушений.
При очень сильных болях, особенно неврологического происхождения, проводятся лечебные блокады. Они подразумевают введение анестетиков в сочетании с кортикостероидами в точки вблизи сжатого нерва, что приводит к быстрому устранению болезненных ощущений. Но процедура может проводиться только в условиях медицинского учреждения специально подготовленными медработниками, поскольку сопряжена с риском развития осложнений.
Мануальная терапия
Мануальная терапия позволяет не только повысить качество кровообращения в области воздействия, но и существенно уменьшить выраженность и длительность сохранения болей при остеохондрозе. Она эффективно снимает мышечное напряжение и позволяет устранить функциональные блоки, что заметно увеличивает подвижность в пораженном ПДС.
Также посредством грамотно проведенной мануальной терапии удается не только увеличить расстояние между позвонками, вернуть в их анатомически правильное положение, но и высвободить сжатые нервные корешки. В результаты боли быстро устраняются и исчезают неврологические нарушения. Также это снижает вероятность развития осложнений и возникновения нарушений в работе внутренних органов.
Дополнительными положительными свойствами мануальной терапии является улучшение настроения, укрепление иммунитета, активизация естественных механизмов восстановления организма и повышение работоспособности. Обычно уже после 1-го сеанса наблюдается заметное улучшение самочувствия, а в дальнейшем эффект становится все более выраженным. Как правило, курс состоит из 8—15 сеансов, причем важно пройти его до конца даже при полной нормализации самочувствия, так как это позволит надежно закрепить достигнутый результат и избежать наступления повторного обострения в ближайшее время.
Физиотерапия
После стихания острого воспаления показано проведение курсов физиотерапевтических процедур, способствующих не только уменьшению болей, но и улучшению микроциркуляции, питания и течения репаративных процессов в области протекания дегенеративно-дистрофических изменений. Чаще всего пациентам назначаются:
- электрофорез с введением лекарственных средств;
- электронейромиостимуляция;
- ультразвуковая терапия;
- лазеротерапия;
- магнитотерапия;
- УВЧ.
Какие конкретно методы физиотерапии дадут наилучший эффект, периодичность их проведения, длительность курса и возможность сочетания с другими видами воздействия определяется персонально для каждого больного.
Весьма хорошие результаты при остеохондрозе поясничного отдела дает тракционная терапия. Благодаря ей удается добиться увеличения расстояния между телами позвонков, что моментально снижает нагрузку на пораженные диски. После сеанса для закрепления результатов пациенту необходимо надеть ортопедический корсет.
ЛФК
После устранения острой боли обязательно программа лечения дополняется ЛФК. Ее основными задачами является вытяжение позвоночника и расслабление спазмированных мышц поясницы. Также лечебная гимнастика помогает укрепить мышечный корсет, создать надежную поддержку для позвоночника и улучшить осанку. В ходе этого неизбежно происходит активизация кровообращения и улучшение метаболических процессов, что благотворно сказывается на питании дисков.
Для каждого больного комплекс упражнений подбирается индивидуально в соответствии со степенью дегенеративно-дистрофических изменений, уровнем физического развития пациента, характером сопутствующих нарушений, возраста и других факторов. Изначально рекомендуется заниматься под руководством опытного инструктора по ЛФК, который поможет не только правильно подобрать нагрузку и вид упражнений, но и освоить методику их выполнения. В дальнейшем допускается заниматься дома. Но при этом важно ежедневно уделять ЛФК достаточное количество времени, избегать спешки при выполнении упражнений и резких движений, а при ухудшении состояния – немедленно обращаться к лечащему врачу.
Всем пациентам с дегенеративными изменениями в позвоночном столбе рекомендовано 2—3 раза в неделю посещать бассейн, так как занятия плаванием минимизируют нагрузку на хребет, но позволяют эффективно укреплять мышцы спины.
Таким образом, остеохондроз поясничного отдела позвоночника является одним из самых распространенных заболеваний. При этом он способен надолго лишить человека работоспособности и даже привести к инвалидности из-за развития осложнений. Поэтому важно не игнорировать первые симптомы заболевания, когда справиться с ним легче всего. При появлении болей и тем более онемения, ограничения подвижности, прострелов в пояснице нужно как можно быстрее обратиться к неврологу, пройти нужное обследование и начинать лечение. В таком случае удастся остановить патологический процесс и вернуться к нормальной, полноценной жизни без боли и существенных ограничений.
Автор статьи

Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: Более 30 лет
Моя авторская методика коррекции сегментарной иннервации помогает восстановить нормальную работу внутренних органов с центральной нервной системой. Более 23 лет я успешно применяю ее в лечении своих пациентов.
Записаться к врачу
Поясничный остеохондроз
причины, симптомы, методы лечения и профилактики
Поясничный остеохондроз — это деформация позвоночника в области поясницы. Заболевание поражает межпозвоночные диски, хрящевые ткани, спинномозговые корешки и нервные волокна и вызывает боль в спине.
Клиники ЦМРТ более 10 лет специализируются на консервативном лечении поясничного остеохондроза. Центры оснащены современным экспертным оборудованием для точной диагностики, эффективного лечения и реабилитации. Опытные специалисты применяют индивидуальный подход, составляя комплекс лечебных мероприятий, направленных на борьбу с патологией на всех стадиях.
Запишитесь на прием к неврологу
Важно!
Поставить точный диагноз, определив причины и характер заболевания, назначить эффективное лечение может только квалифицированный врач на очном приеме.
Запишитесь к врачу через онлайн-форму на сайте или по телефону
Вы записываетесь на прием к врачу
Вы записываетесь на прием к врачу
Вы записываетесь на прием к врачу
Вы записываетесь на прием к врачу
Причины
Главная причина заболевания — неправильное распределение нагрузки на опорно-двигательный аппарат. Обычно так происходит при хождении на высоких каблуках, ношении сумки на одну сторону, при неудобной позе во сне или на сидячей работе. В группе риска находятся пожилые люди, беременные, только родившие, профессиональные спортсмены и офисные работники.
Другие причины поясничного остеохондроза:
- травмы, ушибы, переломы рук, ног, позвоночника
- повреждения органов опорно-двигательного аппарата
- болезни ЖКТ, провоцирующие дефицит полезных веществ
- напряжение тела при длительных нагрузках
- психоэмоциональные расстройства
- нарушения кровотока в позвоночном столбе
- воспаления костно-мышечного аппарата
- инфекции внутренних органов и позвонков
- тугоподвижность суставов, смещение дисков
- протрузии и межпозвоночные грыжи
- тяжелые интоксикации
- нарушения обмена веществ
- искривление осанки
- малоподвижный образ жизни
- обезвоживание организма
- несбалансированное питание
- дефицит кальция и кислорода
- лишний вес
- вредные привычки
- возрастные изменения
- болезни суставов
Статью проверил
Информация актуальна на 2021 год
Содержание статьи
Симптомы поясничного остеохондроза
Интенсивность и характер симптомов зависит от стадии болезни. Чем быстрее больной обнаружит признаки пояснично-крестцового остеохондроза, тем эффективнее будет лечение.
Общие симптомы:
- сильная боль внизу спины, которая может отдавать в ноги, внутренние органы живота и малого таза
- боли в области почек и крестца
- усталость и напряжение в пояснице и крестцовом отделе позвоночника
- затруднения при движении, ходьбе, наклонах и поворотах туловища
- периодические прострелы в спине
- быстрая утомляемость после незначительной нагрузки
- хруст в спине, нарушение подвижности, боль в спокойном состоянии
- онемение конечностей
- спазмы и судороги в мышцах
- головокружения
- слабость и упадок сил
- снижение мышечного тонуса и чувствительности
У мужчин и женщин проявления поясничного остеохондроза могут отличаться. У мужчин могут возникнуть проблемы с потенцией. Женщины чаще страдают от болей в области малого таза. Когда деформированный позвоночник не может полноценно поддерживать спину, матка и придатки испытывают дополнительные нагрузки, а иногда смещаются относительно нормального физиологического положения.
Разновидности
Классификация остеохондроза поясничного отдела позвоночника состоит из нескольких разновидностей болезни. По типу болевого синдрома различают:
Люмбаго. Острый симптом. Выражается резкими прострелами и невозможностью пошевелиться. Возникает при мышечных спазмах, травмах, защемлении дисков и нервных корешков.
Люмбалгия. Характеризуется длительной ноющей болью, которую вызывают грыжи, протрузии, спондилоартрозы, растяжения связок и другие нарушения опорно-двигательного аппарата.
Люмбоишиалгия. Мощный болевой синдром в пояснично-крестцовом отделе, иррадирующий в таз. Боль распространяется на седалищный нерв, препятствует нормальному сгибанию и разгибанию тела, мешает безболезненно сидеть и стоять.
Также различают дискогенный поясничный остеохондроз и радикулопатию.
Дискогенный поясничный остеохондроз сопровождается потерей чувствительности и онемением не только больной спины, но также ног, ягодиц, бедер и низа живота. Иногда повышается температура тела, появляются слабость, недержание мочи, пациент теряет вес.
Радикулопатия выражена онемением нервных корешков и снижением двигательных способностей человека. Признаки — покалывание или болезненность всей нижней части туловища, нарушения рефлексов, снижение тонуса мышц и суставов конечностей.
Стадии развития поясничного остеохондроза
Врачи прослеживают динамику патологии в четырёх стадиях:
Первая. Симптомы практически незаметны — их диагностируют на рентгене. Стадия начинается с патологических процессов в пульпозной полости пересушенного диска и микротрещин фиброзного кольца.
Вторая. Уменьшается высота межпозвоночных дисков, что делает позвонки близко расположенными. Это вызывает позвонковое скольжение и смещение, которое сопровождается болью во время движений.
Третья. Характеризуется скованностью, нестабильностью, онемением тела в области копчика, поясницы и крестца. Это можно объяснить выпячиванием позвонков, протрузиями, вывихами суставов и артрозом в позвоночнике.
Четвертая. Самая тяжёлая степень. На ней нарушаются функции позвоночного столба и образовываются костные разрастания (остеофиты). Наросты могут защемить нервы или повредить целостность позвонков.
Последствия остеохондроза поясничного отдела
- Избыточное скопление соли в организме
- развитие грыжи, протрузии, пролапса позвонков и дисков
- хронический радикулит
- парез и паралич ног
Диагностика
Диагностировать поясничный остеохондроз и другие расстройства опорно-двигательного аппарата могут ортопед, остеопат, невролог, ревматолог, мануальный терапевт и хирург. Поставить точный диагноз возможно после проведения:
- Рентген позвоночного столба, который показывает состояние костных, хрящевых и мышечных тканей, а также связок и сухожилий.
- Миелографии— исследования спинномозговой жидкости при помощи красителя. С ее помощью изучают и оценивают нервные корешки спинного мозга.
Для более детального обследования врачи применяют КТ и МРТ. Пройти диагностику можно в сети клиник ЦМРТ.
Также рекомендуем пройти процедуры плазмотерапии, фармакопунктура. Для поддержания здоровья рекомендуются услуги мануальной терапии и остеопатии, занятия ЛФК.
Лечение поясничного остеохондроза
Лечением остеохондроза пояснично-крестцового отдела позвоночника занимается невролог. Стандартная схема лечения выглядит так: врач проводит диагностику, определяет степень развития болезни, выявляет осложнения. С учётом этого подбирает методику лечения — консервативную или хирургическую.
Лечебная физкультура
ЛФК при остеохондрозе позвоночника проводят в оборудованном зале под наблюдением врача. Занятия проводят, когда наступает ремиссия и пациент не страдает от боли. Доктор следит за состоянием больного во время физической активности, при возникновении боли или дискомфорта корректирует упражнение или отменяет его.
Каждое занятие по лечебной гимнастике проходит в несколько этапов. Во время разминки пациент выполняет легкие упражнения, которые разогревают мышцы и разгоняют кровь. В основной части — упражнения для поражённого отдела позвоночника. В заключительной — расслабляющие растяжки.
Физиотерапия при поясничном остеохондрозе
Физиотерапевтические процедуры проводят, чтобы обезболить, улучшить кровообращение и питание тканей и снизить воспаление. Чаще всего пациентам назначают:
- электрофорез, который помогает уменьшить неврологические проявления болезни
- диадинамотерапию с воздействием токов разной интенсивности, которые эффективно снимают даже выраженный болевой синдром
- ультразвуковую терапию с воздействием вдоль поражённого отдела позвоночника
- магнитотерапию с воздействием переменного магнитного поля
Чтобы добиться лучшего эффекта, больному назначают комплекс из нескольких физиотерапевтических процедур.
Кинезиотейпирование
Для обезболивания применяют хлопковый пластырь с термоклеем. Есть специальные виды лечебных аппликаций при болях в шее, грудном отделе, спине и при проблемах с суставами.
Уколы при остеохондрозе поясничного отдела
При поясничном остеохондрозе врач может назначить пациенту следующие уколы для лечения:
- хондропротекторы защищают хрящевую ткань от дальнейшего разрушения, замедляют развитие дистрофических нарушений
- нестероидные противовоспалительные уменьшают воспаление, оказывают жаропонижающий и обезболивающий эффект за счет уменьшения отёчности в очаге воспаления
- витаминные комплексы восстанавливают кровообращение в поражённых зонах, ускоряют обновление нервных волокон, улучшают состояние организма в целом
Инъекции может назначать только врач, так как у метода лечения существуют противопоказания. Например, многие лекарства запрещены аллергикам, беременным и кормящим матерям.
Лечение медикаментами
Врачи стараются уходить от этого метода лечения, но в крайнем случае назначают следующие препараты для лечения остеохондроза пояснично-крестцового отдела:
- анальгетики оказывают только обезболивающее или дополнительное противовоспалительное действие
- спазмолитики снимают мышечные спазмы, за счёт чего прекращается давление на нервные окончания и боль утихает
- сосудорасширяющие лекарства улучшают микроциркуляцию крови, помогают сократить сроки восстановления позвоночника после лечения остеохондроза
Лечение таблетками проводят отдельно или в сочетании с инъекциями. Например, определённый препарат назначают в виде таблеток, а если он оказывается недостаточно эффективным — выписывают его же в виде уколов.
Хирургическое вмешательство
Операция — радикальная мера, ее применяют только в тяжёлых случаях. В ходе операции врач полностью устраняет причину болей и проводит стабилизацию позвоночника.
Профилактика поясничного остеохондроза
- Составьте умеренный график занятий спортом и лечебной физкультурой
- делайте перерывы в работе каждый час по 5-7 минут
- спите на ровной поверхности или купите ортопедический матрас
- носите удобную обувь, подходящую по размеру
К какому врачу обратиться
Невролог ставит точный диагноз, назначает лечение и при необходимости корректирует его. Если болезнь сопровождается сильными болями или нарушениями в работе внутренних органов, может понадобиться консультация других специалистов.
Часто задаваемые вопросы
Как оказать помощь во время острой боли при остеохондрозе поясничного отдела?
Пациенту, у которого случился прострел, нужно помочь занять удобное положение, в котором боль отступает. После этого стоит обратиться к врачу.
Можно ли делать физические упражнения при поясничном остеохондрозе?
В остром периоде физические упражнения противопоказаны, больному нужно соблюдать постельный режим. Когда боль проходит, пациенту стоит заниматься ЛФК — выполнять общеукрепляющие упражнения. Их должен подобрать врач. При этом важно следить за самочувствием во время физической активности. Если какое-либо упражнение вызывает боль, важно ограничить его по интенсивности или исключить.
Источники
Журнал «Проблемы здоровья и экологии», статья Е.Ф. Святской «Поясничный остеохондроз: диагностика, лечение, медицинская реабилитация».
Журнал «Хирургия позвоночника», статья А.В. Крутько, А.Н. Кудратова, А.В. Евсюкова «Дископункционное лечение рефлекторно-болевых синдромов поясничного остеохондроза».