Содержание:
- Проводящая система сердца и почему она важна для определения ЭОС?
- Варианты положения электрической оси сердца у здоровых людей
- Когда положение ЭОС может говорить о заболеваниях сердца?
- Что делать, если на кардиограмме нашли смещение ЭОС?
- Видео: ЭОС в курсе “ЭКГ под силу каждому”
+ Вопросы и ответы специалиста
© Автор: Сазыкина Оксана Юрьевна, кардиолог, специально для СосудИнфо.ру (об авторах)
Электрическая ось сердца (ЭОС) – термин, используемый в кардиологии и функциональной диагностике, отражающий электрические процессы, происходящие в сердце.
Направление электрической оси сердца показывает суммарную величину биоэлектрических изменений, протекающих в сердечной мышце при каждом ее сокращении. Сердце – трёхмерный орган, и для того, чтобы рассчитать направление ЭОС, кардиологи представляют грудную клетку в виде системы координат.
Каждый электрод при снятии ЭКГ регистрирует биоэлектрическое возбуждение, происходящее в определённом участке миокарда. Если спроецировать электроды на условную систему координат, то можно рассчитать и угол электрической оси, которая будет расположена там, где электрические процессы наиболее сильны.
Проводящая система сердца и почему она важна для определения ЭОС?
Проводящая система сердца представляет собой участки сердечной мышцы, состоящие из так называемых атипичных мышечных волокон. Эти волокна хорошо иннервированы и обеспечивают синхронное сокращение органа.
Сокращение миокарда начинается с возникновения электрического импульса в синусововом узле (именно поэтому правильный ритм здорового сердца называется синусовым). Из синусового узла импульс электрического возбуждения проходит к предсердно-желудочковому узлу и дальше по пучку Гиса. Этот пучок проходит в межжелудочковой перегородке, где делится на правую, направляющуюся к правому желудочку, и левую ножки. Левая ножка пучка Гиса делится на две ветви, переднюю и заднюю. Передняя ветвь располагается в передних отделах межжелудочковой перегородки, в переднебоковой стенке левого желудочка. Задняя же ветвь левой ножки пучка Гиса располагается в средней и нижней трети межжелудочковой перегородки, заднебоковой и нижней стенке левого желудочка. Можно сказать, что задняя ветвь находиться несколько левее передней.
Проводящая система миокарда – это мощный источник электрических импульсов, значит, в ней раньше всего в сердце происходят электрические изменения, предшествующие сердечному сокращению. При нарушениях в этой системе, электрическая ось сердца может значительно менять своё положение, о чём будет сказано далее.
Варианты положения электрической оси сердца у здоровых людей
Масса сердечной мышцы левого желудочка в норме значительно больше массы правого желудочка. Таким образом, электрические процессы, происходящие в левом желудочке, суммарно сильнее, и ЭОС будет направлена именно на него. Если спроецировать положение сердца на системе координат, то левый желудочек окажется в области +30 + 70 градусов. Это и будет нормальным положением оси. Однако в зависимости от индивидуальных анатомических особенностей и телосложения положение ЭОС у здоровых людей колеблется от 0 до +90 градусов:
- Так, вертикальным положением будет считаться ЭОС в диапазоне от + 70 до +90 градусов. Такое положение оси сердца встречается у высоких, худых людей – астеников.
- Горизонтальное положение ЭОС чаще встречается у невысоких, коренастых людей с широкой грудной клеткой – гиперстеников, и его значение составляет от 0 до + 30 градусов.
Особенности строения для каждого человека очень индивидуальны, практически не встречается чистых астеников или гиперстеников, чаще это промежуточные типы телосложения, поэтому и электрическая ось может иметь промежуточное значение (полугоризонтальная и полувертикальная).
Все пять вариантов положения (нормальное, горизонтальное, полугоризонтальное, вертикальное и полувертикальное) встречаются у здоровых людей и не являются патологией.
Так, в заключении ЭКГ у абсолютно здорового человека может быть сказано: «ЭОС вертикальная, ритм синусовый, ЧСС – 78 в минуту», что является вариантом нормы.
Повороты сердца вокруг продольной оси помогают определить положение органа в пространстве и, в ряде случаев, являются дополнительным параметром при диагностике заболеваний.
Определение «поворот электрической оси сердца вокруг оси» вполне может встречаться в описаниях к электрокардиограммам и не является чем-то опасным.
Когда положение ЭОС может говорить о заболеваниях сердца?
Само по себе положение ЭОС не является диагнозом. Однако существует ряд заболеваний, при которых наблюдается смещение оси сердца. К значительным изменениям положения ЭОС приводят:
- Ишемическая болезнь сердца.
- Кардиомиопатии различного генеза (особенно дилатационная кардиомиопатия).
- Хроническая сердечная недостаточность.
- Врождённые аномалии строения сердца.
Отклонения ЭОС влево
Так, отклонение электрической оси сердца влево может указывать на гипертрофию левого желудочка (ГЛЖ), т.е. увеличение его в размерах, которая также не является самостоятельным заболеванием, но может указывать на перегрузку левого желудочка. Такое состояние зачастую возникает при длительно текущей артериальной гипертензии и связано со значительным сопротивлением сосудов току крови, в результате чего левый желудочек должен сокращаться с большей силой, масса мышц желудочка увеличивается, что приводит к его гипертрофии. Ишемическая болезнь, хроническая сердечная недостаточность, кардиомиопатии также вызывают гипертрофию левого желудочка.
гипертрофические изменения миокарда левого желудочка – наиболее распространенная причина отклонения ЭОС влево
Кроме того, ГЛЖ развивается при поражении клапанного аппарата левого желудочка. К этому состоянию приводит стеноз устья аорты, при котором затруднён выброс крови из левого желудочка, недостаточность аортального клапана, когда часть крови возвращается в левый желудочек, перегружая его объемом.
Эти пороки могут быть как врождёнными, так и приобретёнными. Наиболее часто приобретённые пороки сердца являются следствием перенесённой ревматической лихорадки. Гипертрофия левого желудочка обнаруживается у профессиональных спортсменов. В этом случае необходима консультация спортивного врача высокой квалификации для решения вопроса о возможности продолжения занятий спортом.
Также ЭОС бывает отклонена влево при нарушениях внутрижелудочковой проводимости и различных блокадах сердца. Отклонение эл. оси сердца влево вместе с рядом других ЭКГ-признаков является одним из показателей блокады передней ветви левой ножки пучка Гиса.
Отклонения ЭОС вправо
Смещение электрической оси сердца вправо может указывать на гипертрофию правого желудочка (ГПЖ). Кровь из правого желудочка поступает в лёгкие, где обогащается кислородом. Хронические заболевания органов дыхания, сопровождающиеся легочной гипертензией, такие как бронхиальная астма, хроническая обструктивная болезнь лёгких при длительном течении вызывают гипертрофию. К гипертрофии правого желудочка приводят стеноз легочной артерии и недостаточность трикуспидального клапана. Так же как и в случае с левым желудочком, ГПЖ вызывается ишемической болезнью сердца, хронической сердечной недостаточностью и кардиомиопатиями. Отклонение ЭОС вправо возникает при полной блокаде задней ветви левой ножки пучка Гиса.
Что делать, если на кардиограмме нашли смещение ЭОС?
Ни один из вышеперечисленных диагнозов не может быть выставлен на основании лишь смещения ЭОС. Положение оси служит лишь дополнительным показателем при диагностике того или иного заболевания. При отклонении оси сердца, выходящем за пределы нормальных значений (от 0 до +90 градусов), необходима консультация кардиолога и ряд исследований.
И всё же основной причиной смещения ЭОС является гипертрофия миокарда. Диагноз гипертрофии того или иного отдела сердца может быть выставлен по результатам УЗИ. Любое заболевание, приводящее к смещению оси сердца, сопровождается рядом клинических признаков и требует дополнительного обследования. Настораживать должна ситуация, когда при ранее существовавшем положении ЭОС возникает её резкое отклонение на ЭКГ. В этом случае отклонение скорее всего указывает на возникновение блокады.
Само по себе смещение электрической оси сердца не нуждается в лечении, относится к электрокардиологическим признакам и требует, в первую очередь, выяснения причины возникновения. Определить необходимость лечения сможет только врач-кардиолог.
Видео: ЭОС в курсе “ЭКГ под силу каждому”
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна, кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
- ИНВИТРО
- Библиотека
- Симптомы
- Замирание сердца
Замирание сердца
Замирание сердца: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Описание
Замирание сердца – субъективное ощущение отсутствия или пропуска очередного сердцебиения в определенный промежуток времени, сопровождающееся неприятными ощущениями в области сердца, в некоторых случаях головокружением и потемнением в глазах. Замирание сердца – это симптом широкого круга заболеваний: от самых безобидных, не нуждающихся в лечении, до серьезных патологий, требующих медицинского вмешательства.
Разновидности замирания сердца
В норме сердце сокращается ритмично, приблизительно через одинаковые промежутки времени. Частота сокращений составляет от 60 до 100 ударов в минуту.
Существует несколько разновидностей замирания сердца:
- Замирание сердца вследствие компенсаторной паузы при экстрасистолии. Возникает ощущение сильного или двойного удара сердца на фоне нормального ритма, за которым следует непродолжительная пауза, ощущаемая пациентом.
- Различные интервалы между сокращениями также могут вызывать ощущение замирания сердца (часто встречается при фибрилляции предсердий).
- Паузы сердца вследствие блокады проведения импульсов.
- Ощущение замирания при сниженной насосной функции сердца (при выраженной сердечной недостаточности).
Возможные причины замирания сердца
Сначала перечислим наиболее распространенные факторы риска возникновения кардиологических проблем:
- Курение — один из главных факторов риска сердечно-сосудистой патологии. К этому же пункту относятся алкоголь, кофеин и наркотические средства.
- Высокий уровень «вредного» холестерина — липопротеины промежуточной, низкой и очень низкой плотности (ЛППП, ЛПНП, ЛПОНП).
- Высокий уровень артериального давления.
Экстрасистолы нередко наблюдаются у совершенно здоровых людей, при этом признаки нарушения работы миокарда отсутствуют, и коррекция не требуется.
Однако, если приступы экстрасистолии превышают допустимые нормы в сутки (диагностика осуществляется с помощью суточного ЭКГ-мониторирования), требуется дополнительное обследование и лечение.
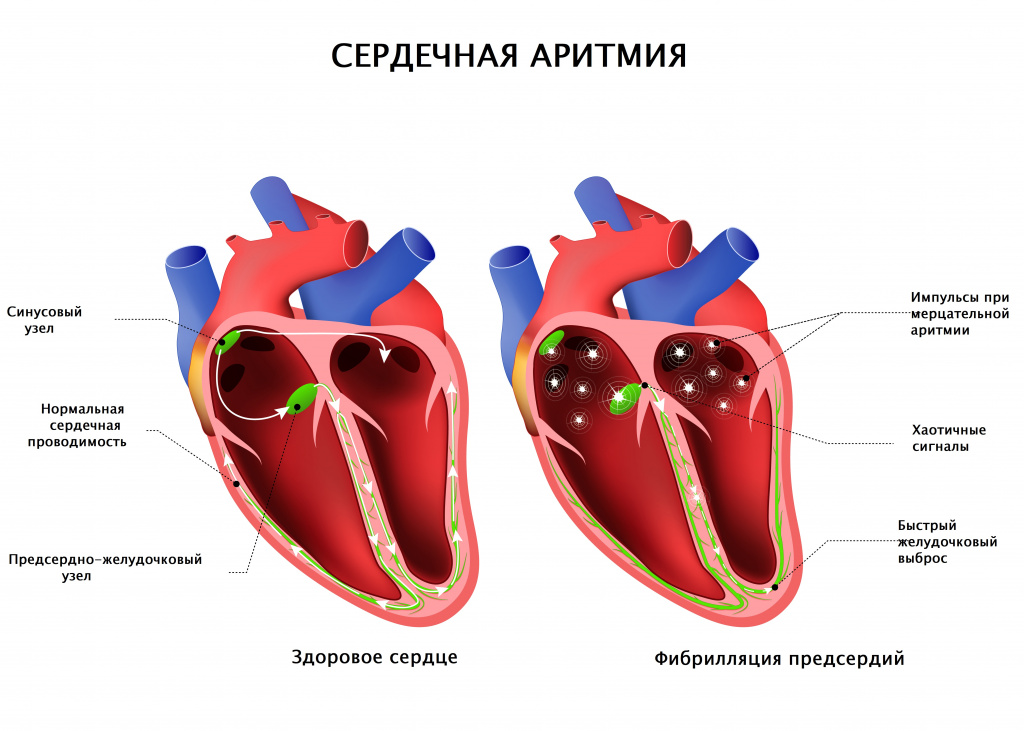
Реже причиной перебоев в работе сердца являются фибрилляция предсердий (мерцательная аритмия) или блокады проводящей системы сердца. Фибрилляция предсердий появляется при нарушении электрической активности предсердий с возникновением большого числа импульсов и хаотичным сокращением предсердий.
На желудочки сердца проходит только часть импульсов в неправильном ритме – отсюда и замирания сердца, а также другие неприятные ощущения.
Фибрилляция предсердий может возникать в виде приступов (пароксизмов), а может быть постоянной. Диагноз ставится по результатам ЭКГ.
Происходит постепенное истощение атриовентрикулярного (АВ, AV) узла, снижение возможности проводить импульс, и возникает своеобразная пауза, которую пациент четко ощущает.
Причины нарушений структуры проводящей системы сердца:
- инфаркт миокарда с последующим замещением соединительной тканью разрушенных структур сердца, в том числе и важных пучков, проводящих электрический импульс из синусового узла;
- ишемическая болезнь сердца, когда из-за атеросклероза коронарных артерий нарушается адекватное кровоснабжение участков миокарда в месте проводящих пучков и развивается склеродегенеративный фиброз (замещение соединительной тканью) пораженных участков ткани;
- миокардит (воспалительное поражение сердечной мышцы);
- дилатационная и гипертрофическая кардиомиопатии;
- врожденные аномалии строения проводящей системы сердца.
Синдром слабости синусового узла (СССУ) – редкое состояние, обусловленное снижением функциональной способности синусового узла выполнять функцию основного водителя ритма и обеспечивать регулярное проведение импульсов к предсердиям, что предопределяет появление замедления работы сердца и сопутствующих аритмий.
Часто пациенты жалуются на головокружения, плохую переносимость физических нагрузок, одышку при нагрузке, утомляемость и эпизоды слабости.
Многие кардиологические проблемы, на первый взгляд не связанные с нарушением ритма, могут в итоге привести к появлению различных аритмий, сопровождающихся ощущением замирания сердца. Например, при гипертонической болезни утолщается стенка миокарда и нарушается питание клеток сердца, что приводит к появлению эктопических (неправильных) импульсов. При различных пороках клапанного аппарата без лечения происходит постепенное изменение структуры сердечной мышцы с появлением соединительной ткани и нарушением нормальных проводящих путей сердца.
Среди некардиологических причин ощущения замирания сердца стоит отметить климактерический период, который сопровождается изменением гормонального фона и различными неприятными ощущениями, дискомфортом, не связанными с нарушениями работы сердца.
При гипотиреозе возможно замедление сердцебиения (брадикардия) и ощущение пауз в работе сердца. Это связано с недостаточным содержанием тиреоидных гормонов.
При интоксикации (во время инфекционных заболеваний, при выраженном потоотделении, рвоте и диарее) происходит потеря электролитов (ионов калия, натрия и магния), что приводит к нарушению водно-солевого баланса в организме и возникновению различных нарушений ритма.
Прием некоторых лекарственных средств может сопровождаться замедлением сердечного ритма, проведения импульса и ощущениями замирания сердца. Среди этих препаратов сердечные гликозиды, бета-адреноблокаторы, блокаторы кальциевых каналов, симпатолитические средства, антидепрессанты, наркотические анальгетики.
У лиц с лабильной психикой и частыми эмоциональными переживаниями возможно субъективное ощущение дискомфорта в области груди и замирания сердца без видимой органической патологии.
К каким врачам обращаться?
При возникновении различных нарушений в работе сердца следует обратиться к кардиологу. Для исключения некардиологических причин ощущения замирания сердца кардиолог может направить к врачу-терапевту и эндокринологу.
Если причиной нарушения ритма сердца послужил прием лекарственных средств, необходимо обратиться к лечащему врачу для коррекции дозы или замены препарата.
Диагностика и обследование при замирании сердца
Прежде всего для выявления нарушений ритма сердца используют подсчет пульса и частоты сердечных сокращений. При осмотре пациента врач использует метод аускультации для выслушивания сердечного ритма и обнаружения других сопутствующих симптомов в целях диагностики заболевания, вызвавшего изменение ритма сердечных сокращений.
Терапевт или кардиолог при выявлении патологического изменения ритма сердца назначит электрокардиографическое исследование (ЭКГ).
ЭКГ за 5 минут
Исследование функциональных возможностей сердца – быстро, безболезненно и информативно.
Расшифровка ЭКГ
Расшифровка ЭКГ с заключением, выполненная квалифицированным кардиологом ИНВИТРО.
ЭКГ без расшифровки
ЭКГ представляет собой исследование, в основе которого — регистрация биопотенциалов сердца. Применяется для диагностики функциональной активности миокарда.
Возможно проведение холтеровского суточного мониторирования и эхокардиографии (ЭхоКГ) для дифференциальной диагностики сердечной патологии.
При необходимости выполняют биохимический анализ крови на содержание калия, кальция, натрия и магния в крови.
Калий, натрий, хлор в сыворотке крови (К+, Potassium, Na+, Sodium, Сl-, Chloride, Serum)
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl.
Краткая характеристика определяемых �…
Кальций общий (Ca, Calcium total)
Общий кальций – это основной компонент костной ткани и важнейший биогенный элемент, обладающий важными структурными, метаболическими и регуляторными функция�…
Калий, натрий, хлор в сыворотке крови (К+, Potassium, Na+, Sodium, Сl-, Chloride, Serum)
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl.
Краткая характеристика определяемых �…
Магний в сыворотке (Magnesium, Serum; Мg)
Синонимы: Анализ крови на магний; Общий магний; Ионы магния. Serum Magnesium Test; Magnesium test; Magnesium, blood; Serum magnesium.
Краткая характеристика определяемого аналита Магний
…
При наличии признаков ишемической болезни сердца исследуют липиды (жиры) крови (контроль уровня холестерина, липопротеинов очень низкой, низкой и высокой плотности).
При выявлении симптомов, указывающих на эндокринную (гормональную) природу заболевания, исследуют уровень тиреоидных гормонов (адренокортикотропный гормон (АКТГ), тироксин (Т4), трийодтиронин (Т3), тиреотропный гормон (ТТГ), антитела к тиреопероксидазе, антитела к тиреоглобулину.
Лечение
Следует помнить, что перед началом лечения необходимо выяснить причину нарушения ритма сердца.
Цель лечения – поддержание нормального кровообращения и достаточное насыщение кислородом тканей организма.
Показаниями для начала терапии нарушений ритма, сопровождающихся замиранием сердца, является наличие сопутствующих симптомов: головокружения, обмороков, колебаний артериального давления, чувства дискомфорта и боли в груди, одышки.
Методы лечения нарушений ритма сердца разделяют на две основные группы:
- Консервативное, или медикаментозное лечение. Включает применение антиаритмиков и лечение основного заболевания. Так, при гипотиреозе назначают тиреоидные гормоны, при ишемической болезни сердца ведут борьбу с атеросклерозом, а при инфекционных заболеваниях применяют антибактериальную или противовирусную терапию.
- Хирургическое лечение заключается в имплантации кардиостимулятора. Это специальный аппарат, который вырабатывает электрические импульсы и «навязывает» сердцу правильный ритм работы.
Особое внимание следует уделить отказу от курения, так как никотин оказывает существенное влияние на работу сердечно-сосудистой системы. В диете ограничивают потребление соли, алкоголя и жирной пищи. По назначению врача показаны дозированные физические нагрузки и психотерапия.
Что следует делать при замирании сердца?
При замирании сердца, сопровождающемся внезапным головокружением, болью в груди необходимо вызвать скорую медицинскую помощь.
В остальных, не угрожающих жизни случаях следует обратиться к врачу.
Источники:
- Практическая аритмология в таблицах. Руководство для врачей / под ред. В.В. Салухова. – М.: ГЭОТАР-Медиа, 2017. 496 с.
- Джанашия П.Х., Шевченко Н.М., Олишевко С.В. Неотложная кардиология. М.: Бином, 2014. 288 с.
- Клинические рекомендации по проведению электрофизиологических исследований, катетерной абляции и применению имплантируемых антиаритмических устройств. – Новая редакция, 2017.
vnoa.ru - Клинические рекомендации «Дефект предсердно-желудочковой перегородки (Атриовентрикулярный канал)». Разраб.: Ассоциация сердечно-сосудистых хирургов России, Ассоциация детских кардиологов России. – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
5337
18 Мая
-
5321
14 Мая
-
12779
09 Апреля
Похожие статьи
Частая рвота
Частая рвота: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Олигурия
Олигурия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Уремия
Уремия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Сонливость днем
Сонливость – причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Нарушение цветового зрения
Нарушение цветового зрения: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Открытое овальное окно (ООО) считается одной из самых распространенных аномалий развития сердца. С увеличением возможностей диагностики такая особенность строения органа обнаруживается у довольно большого количества людей. Сегодня, по разным данным, эта аномалия сердечно-сосудистой системы встречается у 10-25% взрослых и при этом никак не сказывается на самочувствии. Что такое ООО и когда оно требует лечения, расскажет MedAboutMe.
Сердечно-сосудистая система плода
Сердечно-сосудистая система человека состоит из двух кругов кровообращения. В малом (сердце — легкие) кровь насыщается кислородом, в большом по артериям она разносится ко всем остальным органам. После кровь возвращается в полости сердца по венам и снова идет на обогащение кислородом к легким. Для того чтобы вся система работала слажено, венозный и артериальный потоки должны быть разделены. Сердце человека состоит из двух половин, разделенных стенкой: левая отвечает за артериальную кровь, а правая — за венозную.
Однако в утробе, поскольку легкие не задействованы в процессах газообмена, малый круг кровообращения отсутствует, кислород поступает через пуповину, а смена артериального и венозного потоков происходит в самом сердце. Именно за это отвечает овальное окно — сообщающее отверстие в стенке между левым и правым предсердием. Такое сообщение обеспечивает нормальную работу сердца плода, позволяет адекватно насыщать растущие органы кислородом.
Со стороны левого предсердия возле овального окна находится клапан, который полностью формируется к моменту родов. Сразу же поле рождения легкие ребёнка раскрываются — запускается малый круг кровообращения. Ток крови давит на стенки сердца, и клапан захлопывается, а венозный и артериальный потоки разделяются.
ООО в сердце у детей
В норме со временем клапан, закрывающий овальное окно, зарастает — между левой и правой половиной сердца формируется глухая перегородка. Однако процесс приращения занимает определенное время, только у половины детей оно полностью закрывается на первом году жизни. А если у ребёнка нет заметных патологий работы сердца, выраженных симптомов болезни, физиологической нормой считается ООО до пяти лет.
Открытое овальное окно относится к МАРС — малым аномалиям строения сердца — и в подавляющем большинстве случаев никак не сказывается на здоровье. Это не порок и не болезнь сердца, которые обязательно требует лечения. Более того, ООО может рассматриваться как одна из индивидуальных особенностей строения миокарда.
Однако все же, если клапан не прирос к возрасту 5 лет, ребёнку следует наблюдаться у кардиолога. Профилактические осмотры помогут держать под контролем состояние сердечно-сосудистой системы и вовремя заметить отклонения, если они проявятся в процессе роста. Например, если с увеличением сердца клапан останется прежним по размерам и уже не сможет полноценно перекрывать отверстие. Ребёнку с МАРС может быть рекомендована щадящая физическая нагрузка, но в целом такие пациенты ведут полноценный образ жизни и не отличаются от сверстников.
Работа сердца при открытом овальном окне
Размеры ООО варьируются у разных пациентов от 3 мм до 19 мм. Однако кардиологи отмечают, что этот показатель не является существенным для постановки диагноза или прогнозов по здоровью. Намного важнее то, насколько хорошо развит клапан между предсердиями и насколько он компенсирует аномалию, не дает смешиваться венозному и артериальному потокам. У здоровых молодых людей работа сердца при открытом овальном окне не нарушена, но эта МАРС может усугубить течение заболеваний сердечно-сосудистой системы у пожилых пациентов.
Если клапан не способен полноценно перекрывать отверстие, происходит смешивание венозного и артериального потоков. В результате к органам поступает кровь, недостаточно насыщенная кислородом, весь организм страдает от гипоксии разной тяжести. При некомпенсированном открытом овальном окне человек жалуется на следующие симптомы:
- Слабость.
- Плохой аппетит.
- Быстрая утомляемость.
- Одышка, кашель.
- Тахикардия.
- Цианоз (посинение) или бледность кожных покровов. Особенно часто синеют губы, носогубный треугольник.
- Отставание в развитии (росте и весе), которое может быть заметно как в детстве, так и в подростковом возрасте.
- Обмороки (при тяжелом течении).
- Частые инфекционные заболевания бронхов и легких, развитие осложнений после простуд.
У взрослых пациентов могут наблюдаться различные дополнительные аномалии, связанные с перегрузкой правой половины миокарда. Например, гипертензия легких или другие хронические легочные болезни, патологии проводящей системы сердца в пучке Гиса, варикозное расширение вен или тромбофлебит и прочее. Замечено, что взрослые с ООО чаще страдают от мигрени.
ООО и болезни сердца
Работа сердца при открытом овальном окне может страдать на фоне других сердечных заболеваний. Наиболее тяжелыми случаями является сочетание МАРС с врожденными пороками. Существенные нарушения гемодинамики, часто угрожающие жизни, наблюдаются при таких сопутствующих проблемах:
- Пороки клапанов, расположенных в полостях сердца и разделяющих предсердия и желудочки — митрального и трикуспидального.
- ОАП — незарастание Боталлового протока, расположенного между легочным стволом и спинной аортой.
В редких случаях смешивание венозной и артериальной крови может приводить к парадоксальной эмболии — в артерии из вен попадают тромбы, которые способны закупорить сосуд. Перекрытие артерии приводит к острому кислородному голоданию участка ткани, который она питала, после развивается некроз, отмирание. Если процесс затрагивает сердце — это инфаркт миокарда разной тяжести, головной мозг — ишемический инсульт. При этом некроз может развиться в любом участке тела, поражать мышцы и внутренние органы. Парадоксальная эмболия диагностируется редко, но все же пациенты с открытым овальным окном должны знать об этом возможном осложнении.
Чаще сердечно-сосудистая система человека с такой МАРС страдает уже после 40-50 лет, когда развиваются сопутствующие болезни. Например, может существенно усугубляться хроническая сердечная недостаточность.
Когда нужна операция на сердце
Овальное окно можно устранить с помощью операции на сердце — хирург закрывает просвет окклюдирующим устройством. Это метод эндоваскулярной хирургии, при которой «заглушка» вводится в полость сердца через бедренную вену с помощью катетера. Когда окклюдер попадает в просвет между предсердиями, он раскрывается и плотно перекрывает просвет.
Установка окклюдера — относительно простая операция на сердце. И все же врачи рекомендуют ее только в крайних случаях, когда малая аномалия действительно сказывается на здоровье пациента. Прежде всего, когда есть заметные нарушения гемодинамики, а также возрастает риск парадоксальной эмболии. Еще одним возможным показанием к операции может быть профессиональная деятельность. Например, опасна аномалия для водолазов, летчиков, водителей и всех, чья работа связана с повышенными нагрузками на сердечно-сосудистую систему.
Среди альтернативных методов, способных заменить установку окклюдера, — рассасывающийся пластырь, который не просто закрывает открытое овальное окно, но и способствует естественному сращиванию тканей. Пока эта технология проходит испытания, поэтому повсеместно не применяется.
Педиатрия. Национальное руководство / под ред. А. А. Баранова – 2014
Открытое овальное окно у детей раннего возраста / Игишева Л.Н.,Князева Е.В.,Болгова И.В. // Мать и дитя в Кузбассе – 2014
Эффективность будесонида при острых ларингитах у детей / Лекомцева О.И., Бриткова Т.А., Пчелина Е.В. и др. // Российский вестник перинатологии и педиатрии – 2017 – №4
Открытое овальное окно в практике педиатра / Крайнова И.Н. // Российский вестник перинатологии и педиатрии – 2016 – Т. 61 №4
Открытое овальное окно и ассоциированные клинические состояния / Рудой А.С., Бова А.А., Нехайчик Т.А. // Клиническая медицина – 2017 – Т. 95 №7
Открытое овальное окно
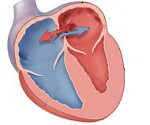
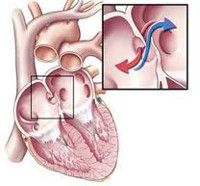
Открытое овальное окно – неполное закрытие овального отверстия в межпредсердной перегородке, в норме функционирующего в эмбриональный период и зарастающего в первый год жизни ребенка. Открытое овальное окно может проявляться цианозом носогубного треугольника, замедлением физического развития, одышкой и тахикардией, внезапными обмороками, головной болью, частыми ОРВИ и бронхолегочными заболеваниями. Диагностика открытого овального окна включает ЭКГ (в покое и после физической нагрузки), обычную и доплер-ЭхоКГ, рентгенографию, зондирование полостей сердца. При открытом овальном окне может применяться антикоагулянтная терапия, при необходимости — оперативное лечение (эндоваскулярная окклюзия дефекта).
Общие сведения
Открытое овальное окно — это врожденное сообщение между правым и левым предсердиями, представляющее собой остаточный элемент овального отверстия сердца плода. Межпредсердное отверстие с клапаном закладывается внутриутробно и является необходимым условием функционирования сердечно-сосудистой системы в этот период развития. Благодаря открытому овальному окну часть плацентарной, насыщенной кислородом крови, попадает из правого предсердия в левое, минуя неразвитые, нефункционирующие легкие, и обеспечивает нормальное кровоснабжение шеи и головы плода, развитие головного и спинного мозга.
У здоровых доношенных детей при нормальных условиях развития открытое овальное окно обычно закрывается и перестает действовать уже в первые 12 месяцев после рождения. Но его закрытие происходит у каждого индивидуально: в среднем, к возрасту 1 года овальное окно остается открытым у 40-50% детей. Наличие открытого овального окна после 1-2 лет жизни ребенка относят к малым аномалиям развития сердца (МАРС — синдрому). У пациентов зрелого возраста открытое овальное окно выявляется примерно в 25-30% случаев. Достаточно высокая распространенность открытого овального окна определяет актуальность этой проблемы в современной кардиологии.
Открытое овальное окно
Причины открытого овального окна
Все дети рождаются с открытым овальным окном сердца. После первого самостоятельного вдоха у новорожденного включается и начинает полноценно функционировать легочный круг кровообращения, и необходимость в открытом овальном окне отпадает. Повышение давления крови в левом предсердии по сравнению с правым приводит к прикрытию клапана овального окна. В большинстве случаев клапан закрывается плотно и полностью зарастает соединительной тканью — открытое овальное окно исчезает. Иногда отверстие закрывается частично или не зарастает вообще и при определенных условиях (при надсадном кашле, плаче, крике, напряжении передней брюшной стенки) происходит сброс крови из правой предсердной камеры в левую (функционирующее овальное окно).
Причины неполного закрытия овального окна не всегда бывают ясны. Считается, что к открытому овальному окну могут привести наследственная предрасположенность, недоношенность ребенка, врожденные пороки сердца, соединительнотканная дисплазия, воздействие неблагоприятных факторов внешней среды, курение и употребление алкоголя женщиной во время беременности. В силу генетических особенностей диаметр клапана может быть меньше диаметра овального отверстия, что будет препятствовать его полному закрытию.
Открытое овальное окно может сопутствовать врожденным порокам митрального или трикуспидального клапанов, открытому артериальному протоку.
Факторами риска открытия клапана овального окна могут быть значительные физические нагрузки у спортсменов, занимающихся тяжелой атлетикой, борьбой, атлетической гимнастикой. Особенно актуальна проблема открытого овального окна у водолазов и дайверов, погружающихся на значительную глубину и имеющих в 5 раз более высокий риск развития кессонной болезни. У пациентов с тромбофлебитом нижних конечностей или малого таза с эпизодами ТЭЛА в анамнезе сокращение сосудистого русла легких может вызывать повышение давления в правых отделах сердца и возникновение функционирующего открытого овального окна.
Особенности гемодинамики при открытом овальном окне
Открытое овальное окно располагается на дне овальной ямки на внутренней левой стенке правого предсердия, часто имеет небольшой размер (с булавочную головку) и щелевидную форму. Размер открытого овального окна составляет в среднем 4,5 мм, но может достигать 19 мм. Открытое овальное окно, в отличие от дефекта межпредсердной перегородки, имеет клапанное строение, обеспечивающее непостоянство межпредсердного сообщения, возможность сброса крови только в одном направлении (из малого круга кровообращения в большой).
Клиническое значение открытого овального окна неоднозначно. Открытое овальное окно может не вызывать гемодинамических нарушений и не оказывать негативного воздействия на здоровье пациента за счет небольшого размера и наличия клапана, препятствующего шунту крови слева направо. Большинство людей с открытым овальным окном не подозревают об этой аномалии и ведут обычный образ жизни.
Наличие открытого овального окна у больных первичной легочной гипертензией считается прогностически благоприятным в плане продолжительности жизни. Однако превышение давления в правом предсердии по сравнению с левым при открытом овальном окне приводит к периодическому возникновению право-левого шунта, пропускающего определенный объем крови и приводящего к гипоксемии, преходящим нарушениям мозгового кровообращения (ТИА), развитию угрожающих жизни осложнений: парадоксальной эмболии, ишемического инсульта, инфаркта миокарда, инфаркта почки.
Симптомы открытого овального окна
Открытое овальное окно не имеет специфических внешних проявлений, в большинстве случаев протекает латентно, иногда может сопровождаться скудной симптоматикой. Косвенными признаками открытого овального окна могут являться: резкая бледность или цианоз кожи в области губ и носогубного треугольника при физическом напряжении (плаче, крике, кашле, натуживании, купании ребенка); склонность к частым простудным и воспалительным бронхолегочным заболеваниям; замедление физического развития ребенка (плохой аппетит, недостаточная прибавка в весе), низкая выносливость при физических нагрузках, сочетающаяся с симптомами дыхательной недостаточности (одышкой и тахикардией); внезапные обмороки и симптомы нарушения мозгового кровообращения (особенно у пациентов молодого возраста, при варикозной болезни вен, тромбофлебите нижних конечностей и малого таза).
Пациентов с открытым овальным окном могут беспокоить частые головные боли, мигрень, синдром постуральной гипоксемии — развитие одышки и снижение насыщения артериальной крови кислородом в положении стоя с улучшением состояния при переходе в горизонтальное положение. Осложнения открытого овального окна возникают редко. Для парадоксальной эмболии мозговых сосудов, отягощающей данную аномалию, характерно внезапное развитие неврологической симптоматики и достаточно молодой возраст больного.
Диагностика открытого овального окна
Изучение анамнеза и физикальный осмотр пациента часто не позволяют сразу определить наличие открытого овального окна, а могут лишь допустить возможность данной аномалии межпредсердной перегородки (цианоз кожи, обмороки, частые ОРВИ, отставание развития ребенка). Аускультация помогает выявить присутствие сердечных шумов как результат патологического шунта крови из камеры с более высоким давлением в камеру с низким давлением.
Для установления точного диагноза открытого овального окна используются инструментальные исследования и методы визуализации: ЭКГ (в покое и после физической нагрузки), обычная и доплер- ЭхоКГ, рентгенография грудной клетки, зондирование полостей сердца.
При открытом овальном окне на электрокардиограмме появляются изменения, свидетельствующие о повышении нагрузки на правые отделы сердца, особенно на правое предсердие. У лиц старшего возраста с открытым овальным окном могут выявляться рентгенологические признаки увеличения правых камер сердца и повышение объема крови в сосудистом русле легких.
У новорожденных и у детей раннего возраста применяют трансторакальную двухмерную эхокардиографию, позволяющую визуально определить наличие открытого овального окна и его диаметр, получить графическое изображение движений створок клапана во времени, исключить дефект межпредсердной перегородки. Доплер-ЭхоКГ в графическом и цветовом режиме помогает уточнить наличие и размер открытого овального окна, выявить турбулентный поток крови в области овального отверстия, его скорость и примерный объем шунта.
У детей старшего возраста, подростков и взрослых для диагностики открытого овального окна используют более информативную чреспищеводную ЭхоКГ, дополненную пробой с пузырьковым контрастированием и пробой с натуживанием (пробой Вальсальвы). Пузырьковое контрастирование улучшает визуализацию открытого овального окна, позволяет определить его точные размеры, дать оценку патологического шунта крови.
Наиболее информативным, но более агрессивным методом диагностики открытого овального окна является зондирование сердца, которое проводят непосредственно перед оперативным лечением в специализированном кардиохирургическом стационаре.
Обследование на наличие открытого овального окна необходимо пройти пациентам с варикозной болезнью, тромбофлебитом, нарушением мозгового кровообращения, хроническими заболеваниями легких, входящим в группу риска развития парадоксальной эмболии.
Лечение открытого овального окна
При бессимптомном течении открытое овальное окно может считаться вариантом нормы. Пациентам с открытым овальным окном при наличии эпизода транзиторной ишемической атаки или инсульта в анамнезе для профилактики тромбоэмболических осложнений назначается системная терапия антикоагулянтами и дезагрегантами (варфарином, ацетилсалициловой к-той). Методом контроля антикоагулянтной терапии является международное нормализованное отношение (МНО), которое при открытом овальном окне должно находиться в диапазоне 2-3.
Необходимость устранения открытого овального окна определяется объемом шунтированной крови и его влиянием на работу сердечно-сосудистой системы. При небольшом сбросе крови, отсутствии сопутствующей патологии и осложнений операция не требуется.
При выраженном патологическом сбросе крови из правого предсердия в левое выполняют малотравматичную рентгенэндоваскулярную окклюзию открытого овального окна. Операцию проводят под рентгенологическим и эхокардиоскопическим контролем с помощью специального окклюдера, который, раскрываясь, полностью закупоривает отверстие.
Прогноз открытого овального окна
Пациентам с открытым овальным окном рекомендуется регулярное наблюдение у врача-кардиолога и ЭхоКГ контроль. Выполненная эндоваскулярная окклюзия открытого овального окна позволяет пациентам вернуться к обычному ритму жизни без ограничений. В первые 6 месяцев после оперативного лечения открытого овального окна рекомендован прием антибиотиков для профилактики развития бактериального эндокардита. Наибольший эффект от эндоваскулярного закрытия открытого овального окна отмечается у больных с платипноэ, имевших выраженный сброс крови справа налево.
Открытое овальное окно — лечение в Москве
Аритмия
Нарушения сердечного ритма
Аритмия — это ненормальный ритм сокращений сердца. При аритмии сердце может биться слишком быстро, слишком медленно или нерегулярно. Нарушения сердечного ритма очень распространены и не все типы аритмий опасны для жизни. Что делать при аритмии?
научный редактор

Что такое пульс?
Пульс отражает частоту сердцебиения, то есть количество сердечных сокращений в минуту. В норме, в состоянии покоя пульс замедляется, а при физической нагрузке ускоряется, чтобы обеспечить организм богатой кислородом кровью.
как бьётся сердце?
У нашего сердца есть 4 камеры: 2 верхних (предсердия) и 2 нижних (желудочки). Они работают вместе, попеременно сжимаясь и расслабляясь, чтобы прокачать кровь.
Так сердце бьется в норме:
В норме, расслабленные предсердия наполняются кровью, затем получают импульс и сокращаются, перекачивая кровь в желудочки. Затем получают импульс и сокращаются желудочки, отправляя кровь дальше к внутренним органам.
За скорость и ритм сердечных сокращений отвечают нервные импульсы и уровень гормонов в крови. Аритмия может возникнуть, если будут проблемы с импульсами, работой камер или гормонами.
Виды аритмий
По характеру ритма:
-
Тахикардии или тахиаритмии: Учащенное сердцебиение (более 100 ударов в минуту).
- Брадикардии или брадиаритмии: Аритмии, при которых сердцебиение замедленно (менее 60 ударов в минуту).
Нарушения сердечного ритма, неважно тахикардии это или брадикардии, могут начинаться в желудочках или в предсердиях. Иногда сразу в двух камерах одновременно. Аритмии, начинающиеся в желудочках более опасны, чем аритмии предсердий.
Аритмии, начинающиеся в желудочках более опасны, чем аритмии предсердий.
Самые распространенные аритмии:
Мерцательная аритмия или фибрилляция предсердий
Все 4 камеры сердца сокращаются согласно своему «расписанию». При мерцательной аритмии нарушается генерация импульса. Из-за этого предсердия сбиваются с ритма и вместо того, чтобы сократиться, камера просто дрожит, чем вызывает учащенное сердцебиение (тахикардию). Чаще встречается у людей старше 65 лет. Самый распространенный тип аритмии.
Трепетание предсердий
Это состояние очень похоже на фибрилляцию. Однако вызывается трепетание нарушением не генерации импульса, а его проводимости. То есть импульс есть, но передается он плохо. Без лечения трепетание предсердий переходит в фибрилляцию.
Желудочковая тахикардия
При этом состоянии именно импульсы в желудочках вызывают учащенное сердцебиение.
Фибрилляция желудочков
Как и в случае с предсердиями, при фибрилляции желудочки перестают нормально перекачивать кровь. А вместо этого просто дрожат. Это крайне опасное состояние.
Синдром длинного QT-интервала
Буквами QT обозначают участок рисунка кардиограммы, который отражает период, во время которого сердце «перезаряжается». Слишком долгий QT-интервал вызывает беспорядочное сердцебиение и может привести к остановке сердца.
Симптомы аритмии
Аритмии часто протекают бессимптомно и обнаруживаются во время очередной процедуры ЭКГ. Жалобы пациентов, которые ощущают свою аритмию зависят от типа аритмии.
То есть при сильном и слабом ненормальном сердцебиении симптомы разные.
Пациенты с аритмией жалуются на:
- Вибрации и трепетание в груди
- Высокий пульс
- Низкий пульс
- Боль в груди
- Одышка
- Тревога
- Слабость и быстрая утомляемость
- Головокружение
- Холодный пот
- Обморок, потеря сознания
Причины аритмии
Главные причины — сердечно-сосудистые заболевания.
Бывают также наследственные и врожденные типы аритмий, но они, как правило, диагностируются в раннем детстве.
Иногда аритмию вызывают лекарственные препараты, назначенные для лечения другого заболевания. Например при лечении гипертонии. При их отмене/замене лекарств, нарушения ритма прекращаются.
Диагностика аритмии
Консультация аритмолога, кардиолога. На приеме врач выслушает жалобы, опросит обо всем, что может иметь отношение к аритмии: хронические заболевания, лекарства, образ жизни, вредные привычки, ситуации, в которых проявляются симптомы. Обязательно сообщите врачу, если применяете методы народной или нетрадиционной медицины.
ЭКГ. Электрокардиография — это инструмент первой линии, то есть первичной диагностики. ЭКГ может проводиться в спокойном состоянии, при физических нагрузках или под воздействием лекарств.
Холтеровское мониторирование. Это тоже электрокардиография, но проводимая непрерывно в течение 24 часов и более с помощью устройства, прикрепленного к груди пациента. При этом пациент проводит свой обычный день и занимается привычными делами, фиксируя в дневнике род занятий. Уолтер считается золотым стандартом в диагностике аритмий.
Что показывают ЭКГ и ЭКГ по Холтеру?
Эти исследования фиксируют эпизоды аритмии и почти ничего не говорят о ее причинах. Для выяснения причин аритмии дополнительно могут быть назначены лабораторные анализы крови, ультразвуковое исследование сердца и сосудов и другие методы дообследование.
Подробнее о консультации аритмолога и диагностике аритмии читайте здесь.
Прием аритмолога
Для записи на прием заполните онлайн форму или позвоните по телефону
Цена: 4 300 рублей
-
+7 495 199-08-11
Лечение аритмии
Что делать при аритмии?
Лечение зависит от вида и тяжести проявлений. Некоторые случаи не требуют лечения вовсе.
Лечением аритмии занимается кардиолог, аритмолог. В России аритмологов не много, из-за особенностей системы образования.
Образ жизни
Иногда достаточно изменить образ жизни, начать прием, отменить или заменить лекарства.
Лекарства
Некоторые виды нарушений сердечного ритма поддаются лечению медикаментозно, т.е. с помощью лекарств. Группа лекарств, которые помогают нормализовать сердечный ритм называется антиаритмические препараты или антиаритмики. Принимать их без назначения и контроля врача категорически нельзя!
Хирургия
Если причину аритмии надо устранять хирургически, то врач предложит операцию.
Имплантируемые устройства при аритмии
При нарушениях в электрической системе сердца нужна электрическая коррекция ритма. Таким пациентам показана имплантация специальных устройств (кардиостимуляторы, дефибрилляторы и т.д.).
Есть разные имплантируемые сердечные устройства, которые помогают при нарушениях в электрической системе сердца.
4 вида имплантируемых устройств:
- Кардиостимуляторы защищают от редкого (низкого) пульса.
- Кардиовертеры-дефибрилляторы. Защищают от высокого пульса при желудочковых нарушениях ритма.
- Ресинхронизирующие устройства. Нужны для восстановления синхронной работы камер сердца при сердечной недостаточности и блокаде. Самые сложные и дорогие устройства.
- Приборы для модуляции сердечной сократимости. Они лишь усиливают естественные импульсы. Это самые новые, молодые устройства и пока требуют дальнейшего изучения, поэтому пока широко не используются.
Отдельный 5-ый тип имплантируемых устройств ничего не лечит. Это мониторы сердечного ритма. Они только фиксируют и записывают ЭКГ в постоянном режиме.
Если есть другие хронические заболевания, то лечение аритмии должно согласовываться с тем, какое пациенту уже назначено.
Осложнения
За любой аритмией необходимо наблюдать. Потому что она может трансформироваться в нечто более опасное. Главными осложнениями аритмий считается инсульт и сердечная недостаточность.
Инсульт возникает из-за попадания сгустка крови в артерии, питающие мозг. Сгустки образовываются из-за неэффективной прокачки крови через сердце.
Сердечная недостаточность приводит к тому, что тело и внутренние органы недостаточно снабжаются кровью.
Часто задаваемые вопросы
Это не всегда так, но чаще всего это утверждение верно. Речь идет о спортсменах, которые тренируются профессионально и делают много упражнений на выносливость. Интенсивные тренировки укрепляют сердечную мышцу. Такое сердце способно перекачивать больший объем крови за одно сокращение, поэтому и сокращений требуется меньше.
- Сделать ЭКГ
- Если ЭКГ не зарегистрировал случаев аритмии, сделать суточный мониторинг ЭКГ по Холтеру.
- Обратиться к врачу.
Аритмия это не только нарушения частоты пульса. У пульса есть «характер». Вспомните как выглядит график ЭКГ. Это повторяющийся рисунок. За нанесение каждого из отрезков рисунка отвечает тот или иной отдел сердца. Поэтому для того чтобы определить тип аритмии врач сопоставляет частоту пульса и график ЭКГ с нормой. Становится понятно в каком отделе происходит сбой ритма.
Наше сердце производит эклектрические импульсы. Аппарат для электрокардиографии умеет распознавать и записывать импульсы в виде графика. Для этого на теле пациента размещают несколько датчиков: на руках, ногах и груди.
У сердца есть 4 камеры и работают они попеременно. То есть каждый отдел сердца «рисует» свою часть графика. Поэтому врач может наблюдать не только отклонение от нормы, но и каким отделом сердца оно вызвано.
Каждый человек хоть раз в жизни проходил ЭКГ. Это быстрая, простая и безболезненная процедура.
Если нарушения случаются эпизодически, то обычное ЭКГ может их не показать, тогда обнаружить их поможет Холтеровское мониторирование (24 часа и более).
научный редактор

Источники
- Брадиаритмии и нарушения проводимости. Клинические рекомендации. Российское кардиологическое общество. Одобрено Минздравом РФ. 2020г.
- Наджелудочковых тахикардии. Клинические рекомендации. Российское кардиологическое общество. Одобрено Минздравом РФ. 2020г.
- Фибрилляция и трепетание предсердий. Клинические рекомендации. Российское кардиологическое общество. Одобрено Минздравом РФ. 2020г.
- Желудочковые нарушения ритма. Желудочковые тахикардии и внезапная сердечная смерть. Клинические рекомендации. Российское кардиологическое общество. Одобрено Минздравом РФ. 2020г.